Im Folgenden werden die zur Gesundheitsversorgung von Kindern und Jugendlichen in der Schweiz vorhandenen Leistungen und Angebote näher beschrieben und – sofern vorhanden – Daten zur Inanspruchnahme dargestellt.
Prävention, Vorsorge und Früherkennung
Die Gesundheitsversorgung von Kindern und Jugendlichen beschränkt sich nicht auf die Behandlung von Erkrankungen und die Versorgung nach Unfällen. Sie umfasst auch Massnahmen zur Früherkennung und Vermeidung von Krankheiten. Prävention und Versorgung sind mitunter eng miteinander verflochten (zur Begrifflichkeit vgl. auch Hafen, 2014). Massnahmen und Programme zur Gesundheitsförderung und Prävention werden in Kapitel Gesundheitsförderung und Prävention dargestellt. Der vorliegende Abschnitt konzentriert sich auf Angebote und Leistungen der Primär-, Sekundär- und Tertiärprävention (vgl. Kasten), die im Rahmen des Gesundheitswesens im engeren Sinne erbracht werden.
Primär-, Sekundär- und Tertiärprävention
In der medizinischen und gesundheitspolitischen Fachliteratur werden drei Ebenen der Prävention differenziert. Sie unterscheiden sich hinsichtlich der zeitlichen Perspektive im Krankheitsverlauf und der Zielgruppe für Präventionsansätze. Die Primärprävention zielt auf die Vermeidung von Erkrankungen und richtet sich an breite Bevölkerungskreise. Die Sekundärprävention fokussiert auf Früherkennung und Frühintervention bei spezifischen Risikogruppen beziehungsweise bei ersten Anzeichen einer Erkrankung und zielt auf einen günstigeren Verlauf sowie die Vermeidung von Folgen nachteiligen Gesundheitsverhaltens. In der Tertiärprävention geht es um die Vermeidung von Rückfällen, Folgeschäden und Chronifizierungen bei bereits erkrankten Personen. (Quellen: BAG, GDK & GFCH, 2016; Robert Koch Institut [RKI], 2015).
Schwangerschaft und Stillzeit
Kontrolluntersuchungen während der Schwangerschaft sowie Massnahmen zur Geburtsvorbereitung dienen dazu, Gefährdungen für Mutter und Kind vorzubeugen beziehungsweise frühzeitig zu erkennen und zu behandeln. Nach der Entbindung stehen nebst der Betreuung von Mutter und Kind sowie der Instruktion in der Neugeborenenpflege auch Massnahmen zur Stillförderung10
im Vordergrund, mit Stillberatungen (durch Hebammen oder spezialisierte Still- und Laktationsberater/innen) sowie stillfördernder Praktiken in Geburtskliniken (Conzelmann et al., 2016; Spaeth et al., 2017). Während die pränatale Versorgung häufig ambulant stattfindet, erfolgt die Entbindung überwiegend in Spitälern und Geburtshäusern.11
Kontrolluntersuchungen während der Schwangerschaft werden sowohl von Ärztinnen und Ärzten (v. a. Fachärztinnen und -ärzte für Gynäkologie und Geburtshilfe) als auch von Hebammen erbracht. Nebst Kontrolluntersuchungen werden pränatale Diagnostik, die Entbindung (zu Hause, im Spital oder einem Geburtshaus), Stillberatung sowie die Betreuung durch Hebammen (nachgeburtliche Betreuung zu Hause durch Hebammen in den ersten 56 Tagen nach der Entbindung)12 von der OKP finanziert. Die Leistungen sind ab der 13. Schwangerschaftswoche und bis acht Wochen nach der Geburt von Franchise und Selbstbehalt befreit. Auch stehen für Eltern von Säuglingen und Kleinkindern (0–5 Jahre) Mütter- und Väterberatungsstellen zur Verfügung. Diese führen bei Bedarf auch Hausbesuche durch und können an weiterführende Angebote vermitteln.
Informationen zur Inanspruchnahme von Vorsorgeleistungen in der Schwangerschaft und nach der Geburt sind nur aus Einzelstudien vorhanden. Gemäss Gross et al. (2014) erhielten nahezu alle der befragten Frauen eine Stillberatung. Aus mehreren Untersuchungen ist bekannt, dass Mütter und Kinder mit Migrationshintergrund in der Schweiz eine vulnerable Gruppe mit erhöhten Risiken unter anderem für Mütter- und Säuglingssterblichkeit darstellen.13 Sprachbarrieren (bzw. fehlende Dolmetsch-Dienste) und mangelnde Kenntnisse des Gesundheitssystems gehören zu den wichtigsten Gründen für die Zugangs- und Versorgungsprobleme von Frauen mit Migrationshintergrund (vgl. Ikhilor et al., 2017; Cignaccio et al. (2017).
- 10Stillen hat nachweislich positive Effekte auf die Bindungsfähigkeit und die Gesundheit von Mutter und Kind: beim Kind wird u.a. das Risiko für Infektionen und Adipositas gesenkt, bei der Mutter das Brustkrebs-Risiko (vgl. Conzelmann et al., 2016; NGB-Kapitel Gesundheitsverhalten)
- 112017 verzeichnete die Medizinische Statistik der Krankenhäuser über 80 000 Neugeborene, das sind 92% der Lebendgeburten (Quelle: BFS – STATPOP 2017). Dieser Anteil bewegte sich im Zeitraum 2008 bis 2017 zwischen 82 und 94%.
- 12Gesetzlich geregelt in der Krankenpflege-Leistungsverordnung (KLV), Kapitel «Besondere Leistungen bei Mutterschaft», Art. 13–16.
- 13Vgl. Bericht des Bundesrates vom 24.06.2015 über die Gesundheit von Müttern und Kindern mit Migrationshintergrund.
Neugeborenen-Screening und pädiatrische Vorsorgeuntersuchungen
Seit den 1960er-Jahren werden Neugeborene in der Schweiz auf mehrere angeborene Stoffwechsel- und Hormonkrankheiten untersucht, die schwere Schädigungen und Entwicklungsstörungen verursachen können und daher bereits ab den ersten Lebenstagen behandelt werden müssen. Das Screening (Laboranalyse von getrockneten Blutproben) erfasst alle Neugeborenen in der Schweiz. Derzeit wird auf zehn Krankheiten getestet, darunter z. B. die Cystische Fibrose (betrifft rund eines von 2500 Neugeborenen, vgl. auch Kapitel Chronische Krankheiten und Behinderungen).14
Pädiatrische Vorsorgeuntersuchungen sind eine der wichtigsten Präventionsmassnahmen im Kindesalter. Untersucht werden das Wachstum, die Wahrnehmungsfunktionen und die körperliche und psyschosoziale Entwicklung von Kindern (vgl. Kapitel Körperliche Gesundheit und Entwicklung). Vorsorgeuntersuchungen dienen der Früherkennung von Entwicklungsstörungen und Krankheiten. Zusammen mit der Elternberatung zu Gesundheits- und Erziehungsfragen (vorwiegend im Bereich der Primärprävention, z. B. Unfallverhütung, Impfschutz, Ernährung, Kariesprophylaxe, Schlafverhalten, Sprachkompetenzen) tragen sie zur gesunden Entwicklung von Kindern und Jugendlichen bei (Weber & Jenni, 2012). Die Schweizerische Gesellschaft für Pädiatrie (SGP) empfiehlt insgesamt 15 Vorsorgeuntersuchungen bis zum 14. Lebensjahr, davon 12 bis zum 6. Lebensjahr (SGP, 2011); die obligatorische Krankenversicherung (OKP) vergütet maximal acht.
Zur Inanspruchnahme der pädiatrischen Vorsorgeuntersuchungen gibt es in der Schweiz nur unvollständige Daten. So ergibt sich aus den Rechnungen für pädiatrische Vorsorgeuntersuchungen eine Schätzung der Inanspruchnahme von 45 bis 49% der fünf Untersuchungen, die im ersten Lebensjahr empfohlen werden. Bei den zwei empfohlenen Untersuchungen im zweiten Lebensjahr beträgt die geschätzte Inanspruchnahme rund 40%. Es ist jedoch davon auszugehen, dass Vorsorgeuntersuchungen im Rahmen einer Konsultation für andere Gesundheitsprobleme (z. B. Husten) durchgeführt und nicht unter der entsprechenden Tarifposition abgerechnet werden. Gemäss Swiss Infant Feeding Study (SWIFS) berichten 96% der befragten Mütter, alle empfohlenen Vorsorgeuntersuchungen im ersten Lebensjahr wahrgenommen zu haben (Gross et al. 2014, S. 99). Aus der deutschen KiGGS-Studie ist bekannt, dass die Teilnahmequote bei den ersten Untersuchungen (kurz nach der Geburt) am höchsten ist und danach sukzessive abnimmt, wobei die Inanspruchnahme bei Familien mit tiefem sozioökonomischem Status und mit Migrationshintergrund signifikant geringer ist. Dank gesundheitspolitischen Massnahmen ist es in Deutschland in den letzten 10 Jahren gelungen, diese Unterschiede zu verkleinern und die Teilnahmequote an den Vorsorgeuntersuchungen insgesamt deutlich zu steigern (Schmidtke et al., 2018).
- 14Stand Februar 2019. Hintergrundinformationen zu den getesteten Krankheiten und zum Untersuchungsverfahren unter www.neoscreening.ch (Zugriff am 20.02.2019).
Impfungen
Schutzimpfungen dienen der Verhütung und Bekämpfung von Infektionskrankheiten mit potenziell schwerem oder tödlichem Verlauf. Sie sind nebst dem individuellen Schutz für die geimpfte Person auch für die öffentliche Gesundheit bedeutsam, da ab einer gewissen Durchimpfungsrate die Vermehrung und Verbreitung eines Krankheitserregers erfolgreich blockiert wird («Herdenimmunität») und somit auch Personen geschützt sind, die keinen Impfschutz erhalten können (z. B. Säuglinge und immunsupprimierte Personen). Im jährlich aktualisierten Schweizerischen Impfplan wird festgehalten, welche Impfungen in welchem Alter und für welche Bevölkerungsgruppen empfohlen werden, um einen optimalen Impfschutz für die individuelle und die öffentliche Gesundheit zu erreichen (Bundesamt für Gesundheit & Eidgenössische Kommission für Impffragen, 2019).
Impfungen sind in der Schweiz freiwillig. Bei Kindern werden sie in der Regel in der pädiatrischen oder hausärztlichen Praxis durchgeführt, in gewissen Kantonen und Gemeinden auch von schulärztlichen Diensten. Kantone sind gesetzlich verpflichtet, den Impfstatus während der obligatorischen Schulzeit mindestens zweimal zu überprüfen und Massnahmen zur Erhöhung der Impfungsrate umzusetzen (z. B. durch das Angebot kostenloser Impfungen im Rahmen schulärztlicher Untersuchungen). Weitere gesundheitspolitische Massnahmen von Bund und Kantonen, um einen ausreichenden individuellen und kollektiven Impfschutz zu erreichen, legen einen Schwerpunkt auf zielgruppen- und settingspezifische Informations- und Beratungsangebote sowie den einfachen Zugang zu Impfungen. Die Nationale Strategie zu Impfungen, deren Umsetzung 2018 begonnen hat, sieht vor, Gesundheitsfachpersonen wie Hebammen und Pflegefachkräfte sowie Institutionen wie Mütter- und Väterberatungsstellen, Kindertagesstätten und Schulen in die Impfberatung und für die Impfstatuskontrolle stärker einzubinden (vgl. BAG, 2018b).
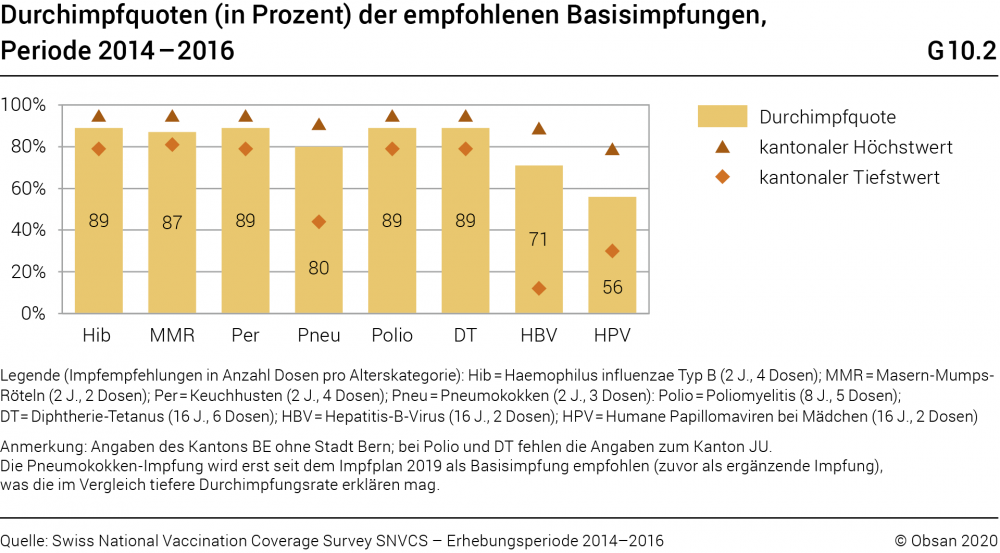
Grafik G10.2 zeigt den Anteil der Kinder, die die sogenannten Basisimpfungen erhalten haben (Durchimpfungsquoten). Basisimpfungen sind gemäss Schweizerischem Impfplan 2019 im Kindes- und Jugendalter empfohlen und als unerlässlich für die individuelle und öffentliche Gesundheit eingestuft. Dargestellt sind die nationalen Durchimpfungsquoten (blaue Balken) sowie die ermittelten kantonalen Höchst- und Tiefstwerte (Dreiecke/Diamanten). Die Impfquoten beziehen sich entsprechend den Empfehlungen des Impfplans jeweils auf unterschiedliche Altersgruppen und Anzahl Dosen (vgl. Grafik-Legende). Bei den meisten Impfungen (Hib, MMR, Per, Polio, DT) wird eine Quote von 95% angestrebt; nicht für alle Impfungen wurden jedoch explizit Durchimpfungsziele definiert (vgl. BAG, 2018b; BAG & EKIF, 2019).
Am höchsten sind Durchimpfungsquoten für Haemophilus influenzae Typ B (89%), Masern-Mumps-Röteln (87%), Pertussis (Keuchhusten), Poliomyelitis (Kinderlähmung) und Diphtherie-Tetanus (je 89%), welche gemäss Impfempfehlung in den ersten beiden Lebensjahren erfolgen. Die tiefste Quote zeigt sich bei der HPV-Impfung (56%), die erst seit 2007 für Mädchen im Alter von 11–14 empfohlen wird. In einzelnen Kantonen werden die Durchimpfungsziele für Hib, MMR, Pertussis und HBV erreicht, im nationalen Durchschnitt bestehen bei allen Impfungen Differenzen zur angestrebten Quote.15 Die grössten kantonalen Unterschiede bestehen bei HPV und Hepatitis B. Diese werden mit den kantonal unterschiedlichen Rollen von schulärztlichen Diensten in Verbindung gebracht (Spaar & Masserey 2015).
Die Durchimpfungsraten haben seit 2005 für alle Impfungen moderat zugenommen, mit Ausnahme von HPV, wo die Quote zwischen den Erhebungsperioden 2008–2010 und 2011–2013 stark angestiegen ist (von 24% auf 54%). Die kantonalen Differenzen bei dieser (seit 2007 empfohlenen) Impfung bleiben gross, während für die restlichen Impfungen tendenziell eine Abnahme der kantonalen Unterschiede festgestellt werden kann. Im Zuge der Strategie zur Masernelimination (2011–2015) haben Bund, Kantone und andere Akteure Massnahmen umgesetzt, um die Durchimpfungsquote zu erhöhen. Die Daten des SNVCS zeigen, dass die MMR-Impfquoten (dank Nachholimpfungen) bei 8- und 16-Jährigen gestiegen sind und die interkantonale Spannweite verringert werden konnte (BAG, 2018a). Bei Kleinkindern ist das Ziel einer Durchimpfungsquote von 95% (zwei Impfdosen im Alter von zwei Jahren) jedoch noch nicht erreicht, sie liegt im Zeitraum 2014–2016 bei 87%, das heisst unter der notwendigen «Herdenimmunität», sodass weiterhin Masernepidemien möglich sind (siehe Kapitel Körperliche Gesundheit und Entwicklung).
- 15Die Durchimpfungsquoten für DT und Polio sind im Kleinkindalter relativ hoch. Mit zunehmendem Alter sinkt jedoch die Compliance mit den Impfempfehlungen: Die in BAG (2018b) angegebenen Durchimpfungsziele werden sowohl bei Diphterie-Tetanus (16 J., 6 Dosen: 72%) und Polio (8 J., 5 Dosen: 80%) in den älteren Altersklassen weniger gut erreicht.
Sekundärprävention, Früherkennung und Frühintervention
Ziel der Früherkennung und Frühintervention ist es, Anzeichen einer Erkrankung, ungünstige Entwicklungen und Rahmenbedingungen oder problematische Verhaltensweisen frühzeitig wahrzunehmen, passende Hilfestellungen zu finden und die Betroffenen in ihrer gesunden Entwicklung und gesellschaftlichen Integration zu unterstützen. Die Frühintervention kann medizinische Behandlungen, Beratung und Begleitung, aber auch Massnahmen zur Stärkung vorhandener Ressourcen und zur Reduktion vorhandener Belastungsfaktoren umfassen (Nationale Charta Früherkennung und Frühintervention, 2016). Die Sekundärprävention erfordert demnach einerseits Strukturen und Instrumente, um Anzeichen für gesundheitliche und psychosoziale Probleme bei Kindern und ihren Familien zu erkennen. Ebenso wichtig ist die Vernetzung der involvierten Fachpersonen und Akteure wie Gesundheitsfachpersonen, Beschäftigte bei Angeboten der Kinder- und Jugendhilfe und Akteure im schulischen und sozialen Umfeld (Hafen, 2014), um bedarfsgerechte Massnahmen zu entwickeln und umzusetzen.
Die Früherkennung von medizinischen Problemen, Geburtsgebrechen und Entwicklungsauffälligkeiten bei Kindern und Jugendlichen erfolgt im Rahmen der pädiatrischen Vorsorgeuntersuchungen und mit indizierten Screenings und Abklärungsverfahren. Beispiel hierfür sind die Massnahmen zur Früherkennung und Frühdiagnostik von Autismus-Spektrum-Störungen im Tessin, die seit 2009 umgesetzt werden (Ramelli, 2017).
Psychosoziale Belastungen in der Kindheit und Jugend, welche mit besonderen Risiken für die gesundheitliche und soziale Entwicklung verbunden sind, werden in der englischsprachigen Literatur als «adverse childhood experiences» bezeichnet. Hierzu gehören unter anderem direktes Erleben von Gewalt und emotionaler Vernachlässigung, aber auch belastende familiäre Situationen (Suchterkrankungen oder psychische Erkrankung der Eltern, häusliche Gewalt, vgl. Donkin & Allen, 2015; BAG, 2018c; siehe auch Kapitel Lebenswelten, Umweltfaktoren und gesellschaftliche Rahmenbedingungen).
In manchen Bereichen verfügt die Schweiz bereits über institutionalisierte Formen und Netzwerke der Früherkennung und Frühintervention, so im Bereich des Kinderschutzes (unter anderem mit Kinderschutzgruppen an pädiatrischen Klinken und Abteilungen). Auch zur Früherkennung und Frühintervention bei Kindern und Jugendlichen mit risikoreichem Verhalten (z. B. Suchtmittelkonsum, Gewalt/Delinquenz, Essstörungen) bestehen Konzepte und Grundlagen, die in Gemeinden und Schulen umgesetzt werden (vgl. RADIX, 2015). Hingegen scheinen bei Kindern und Jugendlichen in belastenden familiären Situationen sowohl die Früherkennung als auch die Massnahmen zur Frühintervention noch ausbaufähig zu sein. So soll beispielsweise die Früherkennung innerfamiliärer Gewalt in die Aus-, Weiter- und Fortbildung von Gesundheitsfachpersonen integriert werden.16 Im Rahmen der Nationalen Strategie Prävention nichtübertragbarer Krankheiten (NCD-Strategie) wird unter anderem eine bessere Vernetzung zwischen Gesundheitswesen und Beratungsangeboten aus dem Sozialbereich angestrebt, insbesondere im Kontext der frühen Kindheit (BAG, 2018c).
Bedarfsgerechte Massnahmen der Frühintervention und Behandlung sind gruppenspezifisch. Für Kinder und Jugendliche aus suchtbelasteten Familien oder mit psychisch kranken Eltern gibt es spezifische Therapie- und Beratungsangebote und Behandlungskonzepte. Im Frühbereich sollen künftig Ansätze der familienzentrierten Vernetzung gefördert werden, um im Sinne eines interinstitutionellen, interprofessionellen Case Managements sozioökonomisch benachteiligte und/oder mehrfach belastete Familien zu unterstützen (BAG, 2018c).
- 16Vgl. Bericht des Bundesrats vom 17.01.2018 über die Früherkennung innerfamiliärer Gewalt bei Kindern durch Gesundheitsfachpersonen.
Tertiärprävention
Ziel der Tertiärprävention ist es, nach einer Akutbehandlung oder bei einer chronischen Erkrankung Folgeschäden, Rückfälle oder chronische Krankheitsverläufe zu vermeiden. Nebst Angeboten der Rehabilitation gehören hierzu Disease-Management-Programme, die sich für viele chronische Krankheiten etabliert haben. Beispiel eines neueren strukturierten Behandlungsprogramms für Kinder und Jugendliche ist das Konzept zur Betreuung bei Übergewicht und Adipositas, das im Schweizer Pilotprojekt KIDSSTEP entwickelt und evaluiert wurde. Seit 2008 werden multiprofessionelle Therapieprogramme in Gruppen und seit 2014 auch auf individueller Ebene bei Adipositas von der OKP vergütet (L’Allemand et al., 2014; Krankenpflege-Leistungsverordnung KLV).
Im Kontext der NCD-Strategie werden Massnahmen umgesetzt, um Prävention in der Gesundheitsversorgung (PGV) über die gesamte Versorgungskette zu stärken. Menschen mit erhöhten Krankheitsrisiken und bereits erkrankte Menschen sollen mit präventiven und gesundheitsförderlichen Angeboten unterstützt werden, um den Gesundheitszustand, die Lebensqualität und die gesellschaftliche Teilhabe zu erhalten (BAG & GFCH, 2017). Seit 2018 werden Projekte in den Bereichen NCD, Sucht und psychische Gesundheit unterstützt, welche die Weiterentwicklung, Verbreitung und Etablierung der Prävention in der Versorgung stärken. Von insgesamt 14 Projekten der Förderrunde 2018 richten sich zwei explizit an Kinder, Jugendliche und deren Familien: «Keine Daheimnisse» (Prävention häuslicher Gewalt an Kindern) und «Starke Familie» (Früherkennung und Frühintervention bei Familien mit übergewichtigen Kleinkindern).
Nationale Übersichtsstudien zu Umfang und Verbreitung von strukturierten Disease-Management-Programmen, die sich spezifisch an Kinder und Jugendliche richten, gibt es nicht (siehe auch Kapitel Chronische Krankheiten und Behinderungen).
Ambulante medizinische Versorgung
Konsultationen bei niedergelassenen Ärztinnen und Ärzten
Kinder, Jugendliche und junge Erwachsene im Alter von 0 bis 25 Jahren nahmen im Jahr 2017 bei niedergelassenen Ärztinnen und Ärzten durchschnittlich 3,8 Konsultationen in Anspruch. Bei der jüngsten Altersgruppe (0–5 Jahre) sind die Pro-Kopf-Konsultationen mit 4,9 deutlich höher, was mit den pädiatrischen Vorsorgeuntersuchungen zusammenhängen dürfte. Welche Fachärztinnen und Fachärzte von den Kindern, Jugendlichen und jungen Erwachsenen insgesamt und den unterschiedlichen Altersgruppen konsultiert wurden, ist in Tabelle T10.3 dargestellt. Es zeigt sich eine starke Konzentration auf wenige Fachgebiete: Über alle Altersklassen betrachtet finden mindestens 64% aller Konsultationen in der Grundversorgung statt (Kinder- und Jugendmedizin, Allgemeine Innere Medizin, Praktische Ärztinnen/Ärzte). Rund 87% aller Konsultationen entfallen auf die 10 in der Tabelle T10.3 aufgeführten Fachgebiete.
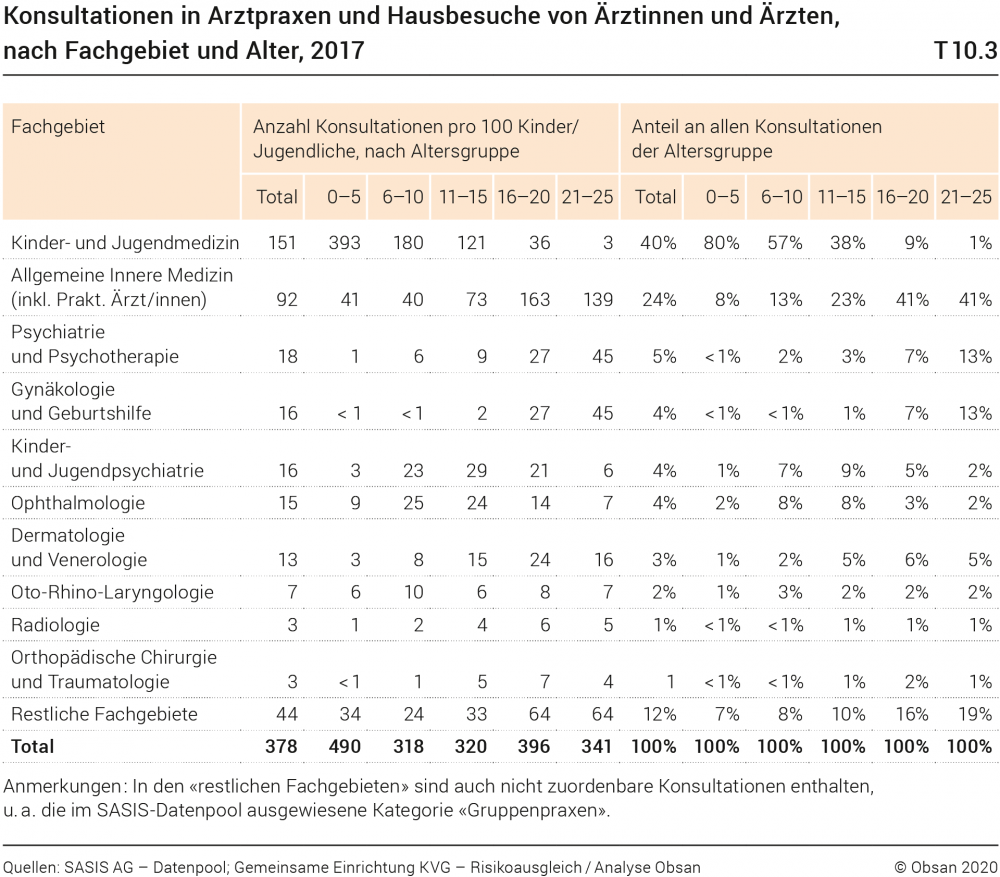
Die Bedeutung der kinderärztlichen Versorgung nimmt mit zunehmendem Alter kontinuierlich ab, von 80% aller Konsultationen in der jüngsten Altersgruppe (0–5 Jahre) auf 1% bei den 21–25-Jährigen. Bei Jugendlichen und jungen Erwachsenen (16–25-Jährige) erfolgen gut 40% aller Konsultationen in der Grundversorgung; bei 20- bis 25-Jährigen erweisen sich nebst der Grundversorgung die Psychiatrie und Gynäkologie mit je 13% der Konsultationen als zentrale Versorgungsbereiche.
Konsultationen in psychiatrischen Praxen
Aus der obigen Tabelle geht hervor, dass die Psychiaterinnen und Psychiater zu den im Vergleich am häufigsten konsultierten Facharztgruppen zählen (Erwachsenenpsychiatrie kommt an dritter, Kinder- und Jugendpsychiatrie an fünfter Stelle). Die jährliche Anzahl Konsultationen bei niedergelassenen Psychiaterinnen und Psychiatern ist in den letzten Jahren kontinuierlich gestiegen, mit einer Konsultationsrate von 22 pro 100 Kinder/Jugendliche (2005) auf 33 pro 100 Kinder/Jugendliche im Jahr 2017. Der Anteil der 0- bis 25-jährigen Versicherten, die 2017 mindestens eine Konsultation in einer psychiatrischen Praxis hatten, beträgt durchschnittlich 4%; von den betrachteten Altersgruppen ist dieser Anteil bei den jungen Erwachsenen (20–25 Jahre) mit 6% am höchsten.17
Ein gewisser Anteil der Konsultationen entfällt auf Psychotherapeutinnen und -therapeuten, die von Psychiaterinnen und Psychiatern (in geringerem Masse auch von Haus- und Kinderärztinnen und -ärzten) angestellt sind. Aufgrund der Datenlage lässt sich hier die Anzahl Konsultationen nicht eruieren; bemessen an den Gesamtkosten der Psychotherapie macht der Leistungsanteil der delegierten Psychotherapie in allen Altersgruppen zwischen 40 und 47% aus (Quelle: SASIS AG – Tarifpool, 2016).
- 17Real dürften diese Werte etwas tiefer liegen, da Personen, die im selben Jahr Konsultationen bei zwei verschiedenen Leistungserbringern aufweisen, doppelt gezählt werden (Quelle: SASIS AG – Datenpool; Gemeinsame Einrichtung KVG – Risikoausgleich / Analyse Obsan).
Spitalambulante Versorgung
Im spitalambulanten Bereich wurden gemäss der neu aufgebauten BFS-Statistik «Patientendaten Spital ambulant» (PSA) im Jahr 2017 durchschnittlich 1,2 Konsultationen pro Kinder, Jugendliche und junge Erwachsene im Alter von 0 bis 25 Jahren verzeichnet. Mit total gut 2,7 Millionen Konsultationen im Jahr 2017 sind dies zwar deutlich weniger als die knapp 8,7 Millionen Konsultationen in ärztlichen Praxen. Bei den pädiatrischen Kliniken selbst aber machen ambulante und teilstationäre Versorgungsangebote einen grossen Teil der gesamten Leistungen aus: In den pädiatrischen Spezialkliniken kamen im Jahr 2017 auf 18 900 stationäre Fälle (Austritte) 431 500 spitalambulante Konsultationen (Quelle: Kennzahlen Schweizer Spitäler, 2017).
Notfallkonsultationen
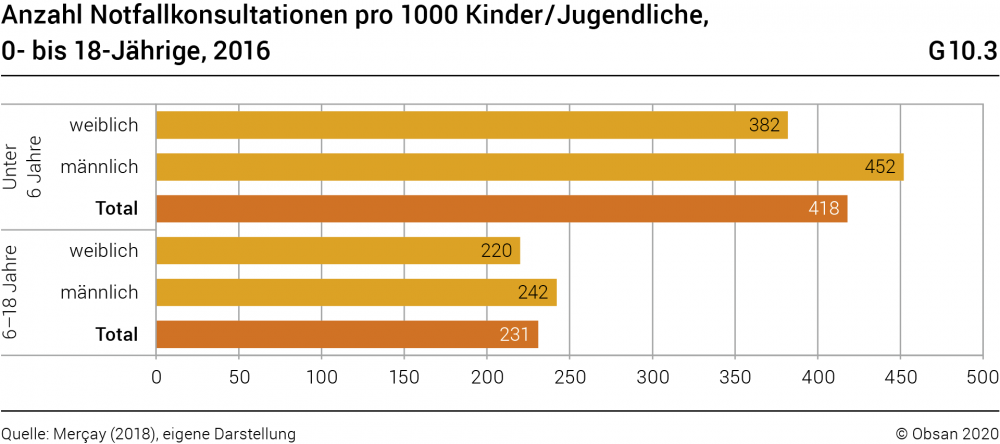
Die rund 100 medizinischen Notfallstationen in der Schweiz spielen für die Versorgung von Kindern, Jugendlichen und jungen Erwachsenen eine grosse Rolle: Im spitalambulanten Bereich betrafen 2016 39% der Notfallkonsultationen Patientinnen und Patienten unter 26 Jahren (in absoluten Zahlen: 652 000 Konsultationen, vgl. Merçay, 2018, S. 20). Bei den Nutzungsraten (Konsultationen pro 1000 Einwohner/innen) zeigen sich deutliche Differenzen nach Alter und Geschlecht. Am höchsten ist die Inanspruchnahme von Notfalldiensten bei Kindern unter 6 Jahren (418 Konsultationen pro 1000 Einwohner/innen), wobei die Nutzungsrate der Buben um 18% höher liegt als diejenige der Mädchen (vgl. Grafik G10.3). Betrachtet man die Altersgruppe der 6- bis 18-Jährigen, ist die Nutzungsrate nur halb so hoch (231 Konsultationen pro 1000 Einwohner/innen), sie liegt jedoch immer noch über dem gesamtschweizerischen Durchschnitt (197 Konsultationen pro 1000 Einwohner/innen). Bei den jungen Erwachsenen (19- bis 25-Jährige: 263 Konsultationen pro 1000 Einwohner/innen, in der Grafik nicht dargestellt) haben Frauen eine leicht höhere Nutzungsrate als Männer, was gemäss Merçay (2018, S. 20) mit gynäkologischen Problemstellungen zusammenhängen dürfte.
Die Analyse der statistischen Erhebung «Patientendaten Spital ambulant» des BFS (PSA, erstes Datenjahr 2016) durch Merçay (2018) zeigt weiter, dass rund 10% der Konsultationen Personen betreffen, welche die Notfalldienste mehrmals pro Jahr nutzen. Auch die Mehrfachnutzung betrifft vor allem Kinder unter 6 Jahren: Ein Drittel von ihnen war während des Jahres (hier: 2016) mehrere Male auf der Notfallstation. Dieser Anteil ist bei Kindern ausländischer Nationalität (38%) höher als bei Schweizer Kindern (30%). Anhand der verfügbaren Daten lassen sich keine Schlüsse zu den Hintergründen für die auch zwischen den Kantonen unterschiedlichen Nutzungsmustern ziehen. Fest steht, dass diese mit der Angebotssituation zusammenhängen (v. a. Verfügbarkeit von Walk-in-Kliniken und Ambulatorien; Zusammenarbeit mit niedergelassenen Haus- und Kinderärztinnen und -ärzten).
Im Notfall besteht grundsätzlich eine Behandlungspflicht, es gibt jedoch kein einheitliches Verständnis von «Notfall». Die Entscheidung, ob es sich um einen Notfall handelt, liegt bei der Ärzteschaft (Sottas et al., 2014). Notfalldienste werden von Personen mit Gesundheitsproblemen sehr unterschiedlichen Schweregrades aufgesucht (Merçay, 2018). Teilweise hat dies mit fehlenden Kenntnissen des Gesundheitssystems zu tun (z. B. Migrantinnen und Migranten, die aus ihrem Herkunftsland kein Hausarztsystem kennen, vgl. Sottas et al., 2014). Teilweise liegt es auch daran, dass es für Menschen mit tieferem sozioökonomischem Status (die z. B. in prekären Arbeitsverhältnissen im Stundenlohn arbeiten) schwierig sein kann, für eine haus- oder kinderärztliche Konsultation frei zu nehmen. Auch finanzielle Gründe können eine Rolle spielen: Spitäler, insbesondere öffentliche, scheinen eher als niedergelassene Ärztinnen und Ärzte Möglichkeiten zu finden, Personen trotz unzureichendem Versicherungsschutz und/oder unbezahlten Rechnungen zu versorgen (u. a. dank Institutionen oder Hilfsfonds, welche in solchen Fällen einspringen, vgl. Sottas et al., 2014). Für sozial benachteiligte Gruppen mit Schwierigkeiten beim Zugang zur Regelversorgung übernehmen Notfalldienste demnach eine wichtige Funktion. Versorgungsprobleme bei diesen Gruppen bestehen aber im Bereich der Früherkennung von Krankheiten und der Behandlung chronischer Gesundheitsprobleme, da Notfallstationen keine Versorgungskontinuität gewährleisten können. Bestehende Vorsorge- und Präventionsangebote werden gerade von solchen Risikogruppen zu wenig in Anspruch genommen (Sottas et al., 2014).
Für sozial benachteiligte Gruppen mit Schwierigkeiten beim Zugang zur Regelversorgung übernehmen Notfalldienste eine wichtige Funktion.
Ambulante Kinderkrankenpflege
Damit Säuglinge, Kinder und Jugendliche mit schweren Erkrankungen oder Behinderungen im familiären Umfeld versorgt werden können, sind sie und ihre Familien vielfach auf die Unterstützung von Pflegefachpersonen angewiesen. Zu den Leistungen der spezialisierten Kinderspitex gehören nebst der Behandlungs- und Grundpflege auch die Beratung und Anleitung der Eltern. Die Spitex-Statistik des BFS weist die Versorgung der Kinder und Jugendlichen nicht separat aus. Gewisse Kennzahlen zu den Leistungen und der Inanspruchnahme sind beim Verband Kinder-Spitex Schweiz vorhanden, welcher 14 gemeinnützige Spitex-Organisationen (Stand 2018) und freiberufliche Pflegefachpersonen vereinigt, die ambulante Kinderkrankenpflege in insgesamt 23 Kantonen anbieten. Nicht abgedeckt sind die Westschweizer Kantone beziehungsweise die französischsprachigen Kantonsteile, mit Ausnahme der Waadt, wo die pädiatrische Pflege mit der Dienstleistung IPE (infirmières petite enfance) auch als Angebot der Primärprävention verankert ist.18
In der Kinderspitex arbeiten diplomierte Pflegefachpersonen mit Erfahrung in der akuten Kinderkrankenpflege. 2017 waren es rund 600 Personen beziehungsweise 210 Vollzeitstellen (Verein Kinder-Spitex Schweiz – Jahresbericht 2017).
2017 haben die Organisationen von Kinder-Spitex Schweiz gut 1900 Kinder und Jugendliche versorgt, nahezu die Hälfte von ihnen unter fünf Jahre alt. Die Pflegeleistungen – knapp 200 000 Pflegestunden, davon rund ein Drittel Nachteinsätze – werden grösstenteils über die Invalidenversicherung (IV) abgegolten, welche bei sogenannten Geburtsgebrechen medizinische Massnahmen bis zum vollendeten 20. Lebensjahr (mit-)finanziert. Rund 20% der Pflegestunden werden über die Krankenversicherungen finanziert; zur Deckung der Pflegevollkosten sind auch Beiträge der öffentlichen Hand sowie Spendengelder notwendig (Verein Kinder-Spitex Schweiz – Jahresbericht 2017).
- 18Ambulante Kinderkrankenpflege Damit Säuglinge, Kinder und Jugendliche mit schweren Erkrankungen oder Behinderungen im familiären Umfeld versorgt werden können, sind sie und ihre Familien vielfach auf die Unterstützung von Pflegefachpersonen angewiesen. Zu den Leistungen der spezialisierten Kinderspitex gehören nebst der Behandlungs- und Grundpflege auch die Beratung und Anleitung der Eltern. Die Spitex-Statistik des BFS weist die Versorgung der Kinder und Jugendlichen nicht separat aus. Gewisse Kennzahlen zu den Leistungen und der Inanspruchnahme sind beim Verband Kinder-Spitex Schweiz vorhanden, welcher 14 gemeinnützige Spitex-Organisationen (Stand 2018) und freiberufliche Pflegefachpersonen vereinigt, die ambulante Kinderkrankenpflege in insgesamt 23 Kantonen anbieten. Nicht abgedeckt sind die Westschweizer Kantone beziehungsweise die französischsprachigen Kantonsteile, mit Ausnahme der Waadt, wo die pädiatrische Pflege mit der Dienstleistung IPE (infirmières petite enfance) auch als Angebot der Primärprävention verankert ist. In der Kinderspitex arbeiten diplomierte Pflegefachpersonen mit Erfahrung in der akuten Kinderkrankenpflege. 2017 waren es rund 600 Personen beziehungsweise 210 Vollzeitstellen (Verein Kinder-Spitex Schweiz – Jahresbericht 2017). 2017 haben die Organisationen von Kinder-Spitex Schweiz gut 1900 Kinder und Jugendliche versorgt, nahezu die Hälfte von ihnen unter fünf Jahre alt. Die Pflegeleistungen – knapp 200 000 Pflegestunden, davon rund ein Drittel Nachteinsätze – werden grösstenteils über die Invalidenversicherung (IV) abgegolten, welche bei sogenannten Geburtsgebrechen medizinische Massnahmen bis zum vollendeten 20. Lebensjahr (mit-)finanziert. Rund 20% der Pflegestunden werden über die Krankenversicherungen finanziert; zur Deckung der Pflegevollkosten sind auch Beiträge der öffentlichen Hand sowie Spendengelder notwendig (Verein Kinder-Spitex Schweiz – Jahresbericht 2017).
Stationäre Versorgung
Im Folgenden wird gezeigt, in welchem Masse Kinder, Jugendliche und junge Erwachsene in stationären medizinischen und sozialmedizinischen Einrichtungen behandelt werden und welche Hospitalisierungsgründe dabei im Vordergrund stehen.
Hospitalisierungen
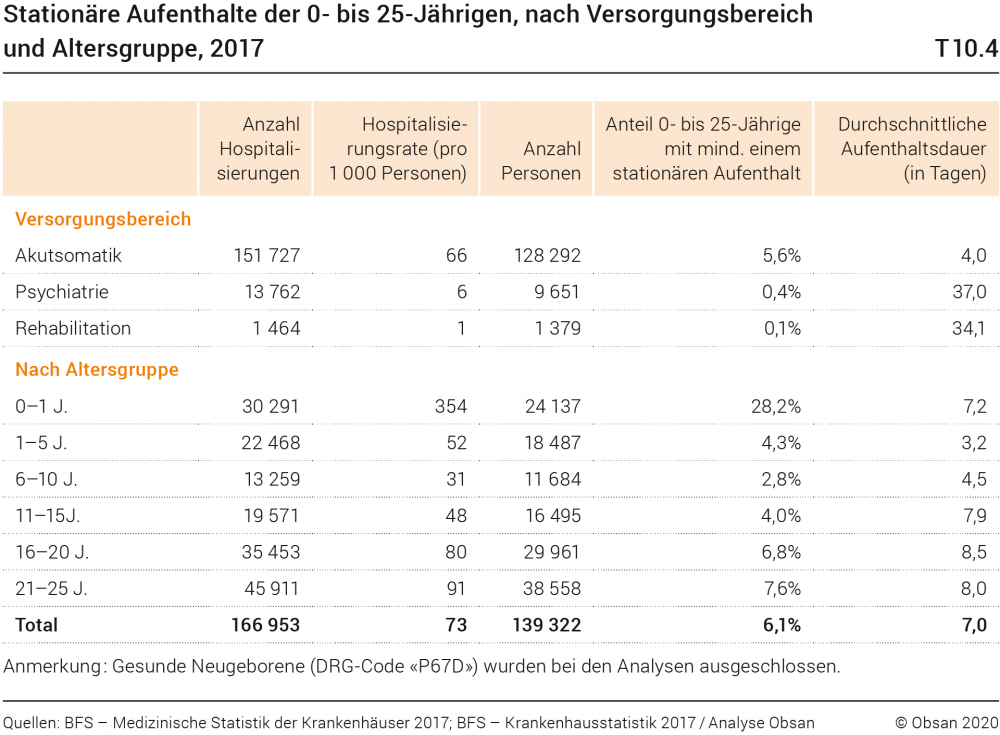
Im Jahr 2017 kam es zu insgesamt 243 197 Hospitalisierungen von Kindern, Jugendlichen und jungen Erwachsenen im Alter von 0 bis 25 Jahren, was einem Anteil von knapp 17% aller stationären Behandlungsfälle entspricht. In dieser Zahl sind auch die gesunden Neugeborenen enthalten (76 629 Fälle, 32% der Hospitalisierungen in der Altersgruppe der 0- bis 25-Jährigen). In Tabelle T10.4 sind die Hospitalisierungen (Behandlungsfälle, Patient/innen und durchschnittliche Aufenthaltsdauer; ohne gesunde Neugeborene) dargestellt.
Der überaus grösste Teil der stationären Behandlungen fand in der Akutsomatik statt (151 727 Hospitalisierungen). Die Hospitalisierungsraten sind in der jüngsten Altersgruppe (0–1) am höchsten (354 Fälle pro 1000 Kinder; 28,2% aller Kinder dieser Altersgruppe wurden mindestens einmal stationär behandelt). Danach werden Hospitalisierungen deutlich seltener, ab der Altersgruppe der 6- bis 10-Jährigen steigt die Hospitalisierungsrate aber in jeder Altersklasse wieder an (von 31 pro 1000 Personen bei den 6- bis 10-Jährigen auf 91 bei den 21–25-Jährigen). Unterschiede in der Inanspruchnahme nach Geschlecht (in der Tabelle T10.4 nicht dargestellt) gibt es kaum.
In den Versorgungsbereichen Psychiatrie und Rehabilitation ist die Anzahl Hospitalisierungen zwar gering (Psychiatrie: 6 stationäre Fälle pro 1000 Kinder, Jugendliche und junge Erwachsene; Rehabilitation: 1 Fall pro 1000 Kinder, Jugendliche und junge Erwachsene), im Vergleich zur Akutsomatik sind hier aber deutlich längere durchschnittliche Aufenthaltsdauern zu verzeichnen (37 bzw. 34 Tage, vgl. rechte Spalte in Tabelle T10.4). In allen Behandlungsbereichen gibt es Personen, die während eines Jahres mehrmals hospitalisiert werden. In der Psychiatrie sind Mehrfachhospitalisierungen am häufigsten (die Differenz zwischen den Fällen und den Personen mit stationärem Aufenthalt ist am grössten; vgl. erste und dritte Spalte in Tabelle T10.4.
Die Inanspruchnahme in der Akutsomatik und Rehabilitation hat sich in den Jahren 2012–2017 kaum verändert, während die stationären psychiatrischen Behandlungen zugenommen haben. Die Anzahl Hospitalisierungen ist hier um 22% gestiegen, die Hospitalisierungsrate von 5 auf 6 pro 1000 Personen im Alter von 0 bis 25. Gleichzeitig sind die Aufenthaltsdauern in der Psychiatrie zurückgegangen (– 11%). Dasselbe gilt für die Akutsomatik (– 8%), nicht aber für die stationäre Rehabilitation (+ 9%).
Hospitalisierungsgründe
Aus welchen Gründen werden Kinder, Jugendliche und junge Erwachsene stationär behandelt? Tabelle T10.5 zeigt für die 10 häufigsten Diagnoseklassen jeweils die Anzahl Hospitalisierungen und deren Anteil an den stationären Behandlungsfällen der 0- bis 25-Jährigen insgesamt. Aus der Analyse geht hervor, dass Verletzungen und Vergiftungen die häufigsten Hospitalisierungsgründe sind (20% der Fälle), gefolgt von Krankheiten des Atmungssystems wie z. B. Mandelentzündungen und Bronchitis (13%) und psychischen Störungen (10%). Während die ICD-Codes P00–P96 mit der Behandlung von kranken Neugeborenen in Zusammenhang stehen (9% der Fälle), handelt es sich bei den gut 12 000 Behandlungsfällen für Schwangerschaft, Geburt und Wochenbett um junge Mütter.19
- 19Es sind dies grösstenteils (87%) Frauen der Altersgruppe 21–25 (in der Tabelle nicht dargestellt).
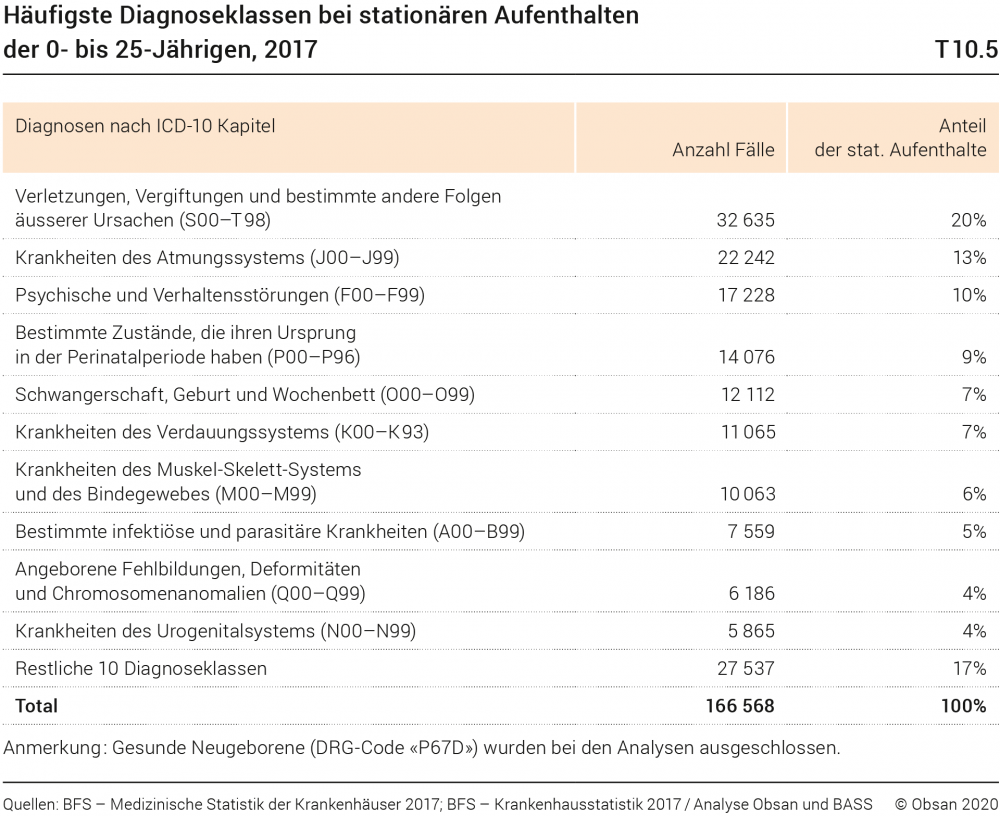
Auf Ebene der Hauptdiagnosen (dreistelliger ICD-10 Code; in der Tabelle nicht dargestellt) finden sich die grössten Fallzahlen bei Gehirnerschütterungen (S06), Mandelentzündungen (J35), Blinddarmentzündungen (K35), Verrenkungen/Verletzungen des Kniegelenks (S83), Atemnot beim Neugeborenen (P22), akuter Bronchitis (J20) und Unterarmfrakturen (S52). Zu den 10 häufigsten Diagnosekategorien gehören auch zwei aus dem Bereich Psychiatrie: Depressive Episode (F32) und Reaktionen auf schwere Belastungen und Anpassungsstörungen (F43). Mit zwischen 2499 und 7519 Behandlungsfällen machen aber diese häufigsten Diagnosen insgesamt nur einen kleinen Prozentsatz aller Hospitalisierungen aus. Die Gesundheitsprobleme, welche bei Kindern und Jugendlichen zur Inanspruchnahme stationärer Behandlungen führen, sind vielfältig.
Sozialmedizinische Institutionen
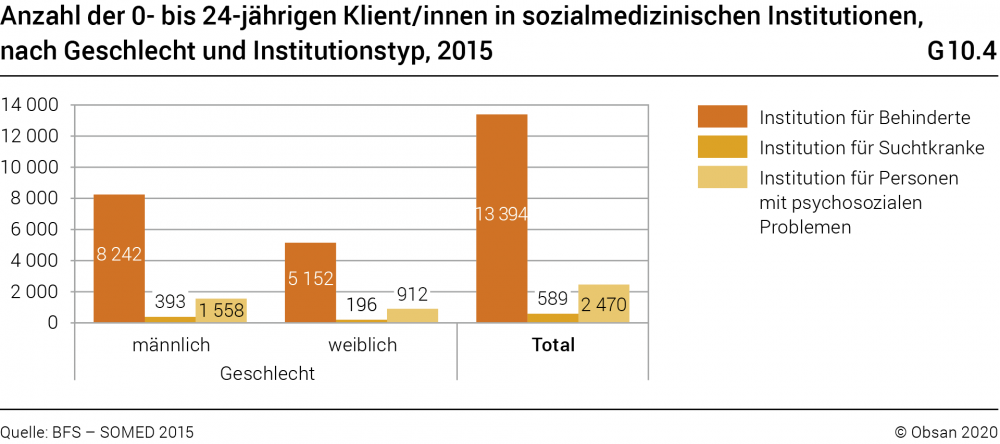
Im Jahr 2015 wurden 16 453 Kinder, Jugendliche und junge Erwachsene im Alter von 0 bis 24 Jahren aufgrund einer Behinderung, einer Suchterkrankung oder psychosozialen Problemen in spezialisierten Einrichtungen betreut (vgl. Grafik G10.4).20
Am häufigsten sind Aufenthalte in Institutionen für Menschen mit einer Behinderung (rund 80% der Klient/innen); die anderen Institutionstypen haben es mit deutlich weniger Personen zu tun (Institutionen für Psychosoziale Probleme: 2470 Personen; Suchttherapie: 589 Personen). Augenfällig sind die geschlechtsspezifischen Differenzen in der Inanspruchnahme: Der Anteil männlicher Kinder, Jugendlicher und junger Erwachsener ist in allen Institutionstypen höher; insgesamt beträgt er rund 62%.
- 20Neuere Zahlen sind nicht verfügbar, da die Teilnahme an der Erhebung seit 2016 nicht mehr obligatorisch ist.
Arzneimittel
Die Arzneimitteltherapie bei Kindern ist mit spezifischen Herausforderungen verbunden, da Medikamente meist für erwachsene Patientinnen und Patienten entwickelt beziehungsweise in klinischen Studien getestet werden. Für den Einsatz solcher Medikamente bei Kindern fehlen entsprechend Dosierungsempfehlungen, was ein erhöhtes Risiko für Medikationsfehler bedeutet (Tilen & Berger, 2017). Um die Arzneimittelsicherheit bei Kindern zu verbessern, wurde im Jahr 2013 mit dem Aufbau einer nationalen Datenbank mit einheitlichen Empfehlungen zur Indikation, Dosierung und Verabreichung von Arzneimitteln bei Kindern und Neugeborenen begonnen. Seit April 2018 ist das Verzeichnis online unter swisspeddose.ch verfügbar.
Öffentliche Statistiken zum Arzneimittelverbrauch von Kindern und Jugendlichen aller Altersgruppen in der Schweiz beschränken sich weitgehend auf die Medikamentenkosten im Rahmen der OKP. Aus der OKP-Statistik des Bundesamts für Gesundheit fürs Jahr 2016 geht hervor, dass von insgesamt 1,9 Milliarden Franken Bruttoleistungen in der Altersgruppe der 0- bis 18-Jährigen rund 225 Millionen Franken auf Medikamentenbezüge bei Ärztinnen und Ärzten sowie in Apotheken entfielen.
Bevölkerungsbefragungen wie die Schweizerische Gesundheitsbefragung (SGB), Suchtmonitoring Schweiz und HBSC (Health Behaviour in School-aged Children) decken nicht die gesamte Altersgruppe der 0- bis 25-Jährigen ab. Sie erheben Wochen- oder Monatsprävalenzen des Gebrauchs ausgewählter Arzneimittel.21 So fokussiert das Suchtmonitoring auf psychoaktive Medikamente, gruppiert in drei Kategorien: starke Schmerzmittel (explizit ohne die handelsüblichen, rezeptfrei erhältlichen Kopfschmerzmittel wie Aspirin oder Paracetamol), Schlaf- und Beruhigungsmittel sowie Psychostimulanzien (z. B. Ritalin®). Tabelle T10.6 zeigt die in der Befragung 2016 ermittelten Jahresprävalenzen des Medikamentengebrauchs von Jugendlichen und jungen Erwachsenen im Alter von 15 bis 24 Jahren.
- 21In HBSC wird lediglich nach der Einnahme von Medikamenten mit der Absicht psychoaktiver Effekte («um sich zu berauschen») gefragt.
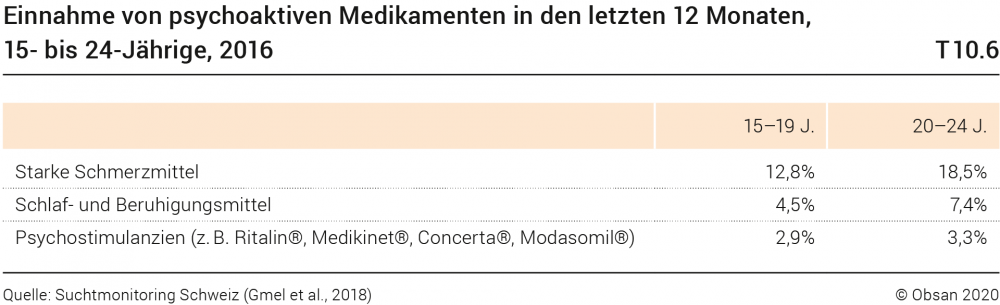
Methylphenidathaltige Arzneimittel wie Ritalin® werden zur therapeutischen Behandlung des Aufmerksamkeitsdefizits- und Hyperaktivitätssyndroms (ADHS) verschrieben; vermutet werden aber auch missbräuchliche Einnahmen zwecks Leistungssteigerung (vgl. Gmel et al., 2018). Der Gebrauch solcher Medikamente bei Kindern und Jugendlichen unter 18 Jahren wurde vor dem Hintergrund der breiten öffentlichen Diskussion der Thematik in einer Einzelstudie anhand von Leistungsdaten dreier Krankenkassen vertieft untersucht (Pletscher & Wieser, 2012). Die Ergebnisse zeigen, dass zwischen 2005 und 2008 der Anteil der 0- bis 18-Jährigen mit mindestens einem Bezug eines methylphenidathaltigen Arzneimittels von 0,61 auf 0,85% angestiegen ist. Insgesamt kommt die Studie jedoch zum Schluss, dass die Verschreibungspraxis den Empfehlungen der Fachliteratur entspricht (vgl. Pletscher & Wieser, 2012).
Gewisse Anhaltspunkte zum Medikamentenverbrauch in der Altersgruppe der 0- bis 18-Jährigen insgesamt lassen sich dem Arzneimittelreport der Helsana-Gruppe, eines grossen Krankenversicherers, entnehmen. Leistungsabrechnungsdaten werden dazu auf die Schweiz hochgerechnet. Im Report werden die Menge und Kosten von Medikamenten nach Wirkstoffgruppen (Ebene 2 der sog. ATC-Klassifikation) ausgewiesen. Medikamente, die rezeptfrei bezogen und von Patientinnen und Patienten selbst bezahlt werden (sog. Over-The-Counter-Bereich, OTC), sind in den Daten nicht enthalten. Gemäss den Analysen des Helsana-Reports entfielen 2017 gut 7% aller Medikamentenbezüge und 3% der gesamten Medikamentenkosten auf Kinder und Jugendliche im Alter von 0 bis 18 Jahren. Tabelle T10.7 zeigt, welche Medikamentengruppen in dieser Altersgruppe am häufigsten bezogen werden, sowie den Anteil Personen mit dem entsprechenden Medikamentenbezug. Betrachtet man Letztere, fallen entzündungshemmende Medikamente (M01) am stärksten ins Gewicht, gefolgt von Schmerzmitteln (N02). Erst an dritter Stelle folgen die Impfstoffe (J07), die nominal die grösste Anzahl Bezüge aufweisen.
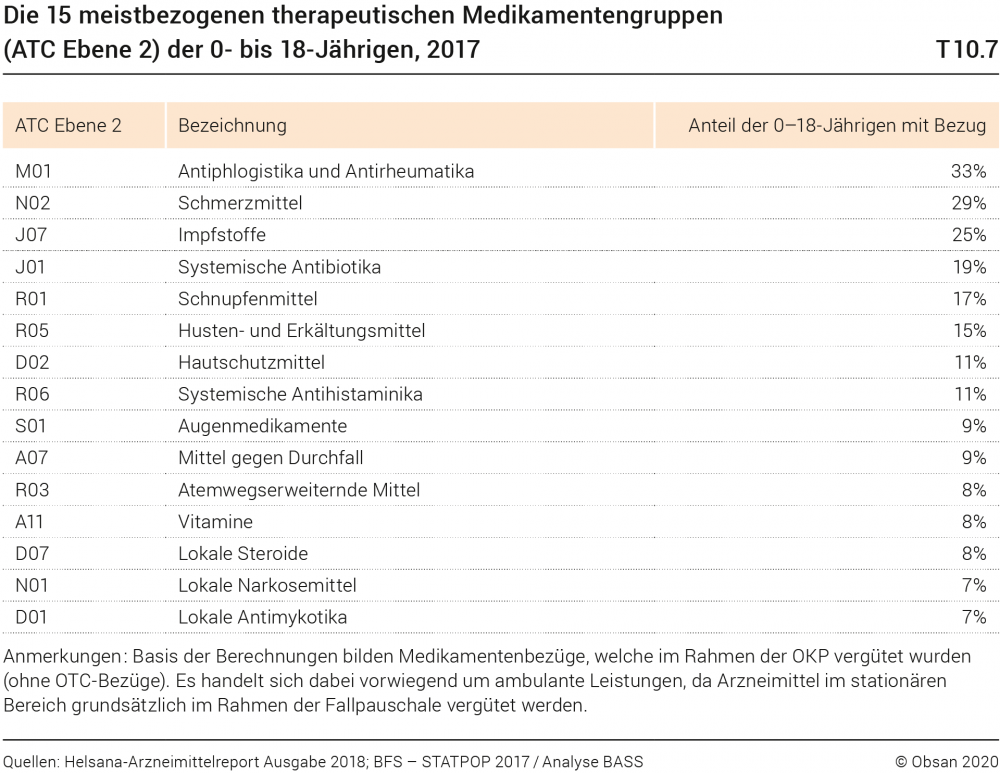
Im Zeitraum von 2013 bis 2017 verzeichnet der Helsana-Report einen Anstieg der Medikamentenbezüge bei den 0- bis 18-Jährigen von 7,5 Millionen im Jahr 2013 auf 8,2 Millionen im Jahr 2017. Bei den meistbezogenen Medikamenten gab es hingegen kaum Veränderungen – einzig die Vitamine (A11) kamen im Jahr 2017 neu auf die Liste.
