Asthma und Heuschnupfen (allergische Rhinitis)
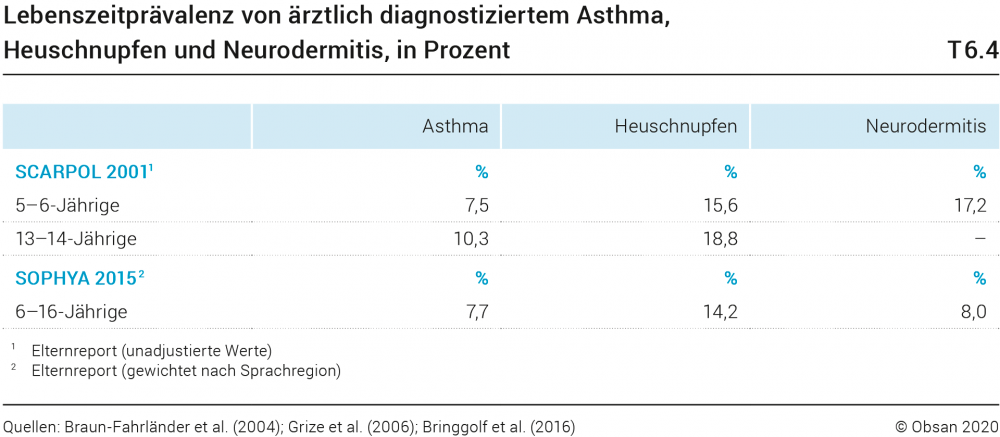
Asthma, gekennzeichnet durch akute Verengung der Bronchien (Obstruktion), ist eine der häufigsten chronischen Erkrankungen im Kindes- und Jugendalter. In circa 70% der Fälle manifestiert sie sich zum ersten Mal vor dem fünften Lebensjahr (Bitzer et al., 2009). Die frühen Lebensumstände, unter anderem elterliches Rauchen, Frühgeburt und Luftverschmutzung, haben einen grossen Einfluss auf die Lungengesundheit in der Kindheit und im gesamten Lebensverlauf (Bobolea et al., 2018; Dratva et al., 2016; Martinez, 2009). Allergisches Asthma gehört zusammen mit Neurodermitis und Heuschnupfen (allergischer Rhinitis) zu den sogenannten atopischen Erkrankungen. Diese hängen mit einer vererbten Neigung zu einer Überempfindlichkeitsreaktion zusammen. Während Asthma und Neurodermitis sich auswachsen beziehungsweise inaktiv werden können, nehmen andere allergische Erkrankungen im Lebensverlauf generell eher zu (Tabelle T6.4).
Asthma gehört in der Schweiz zu den häufigsten chronischen Erkrankungen im Kindes- und Jugendalter.
Die grösste und für die Schweiz repräsentativste bevölkerungsbasierte Erhebung im Kinder- und Jugendalter zu Asthma und atopischen Erkrankungen ist die Swiss Study on Childhood Allergy and Respiratory Symptoms with Respect to Air Pollution, Climate and Pollen (SCARPOL-Studie) (Braun-Fahrländer et al., 2004; Grize et al., 2006).
Jungen litten geringfügig häufiger unter Asthma als Mädchen und die Asthmahäufigkeit war deutlich höher bei Kindern, die Tabakrauch oder höherer Luftschadstoffbelastung ausgesetzt waren (Grize et al., 2006). In der jüngsten repräsentativen Studie Swiss children’s Objectively measured PHYsical Activity (SOPHYA), einer Studie zu Bewegungsverhalten, berichten Eltern eine Asthmaprävalenz von 7,7% in der Altersgruppe der 6–16-Jährigen (Bringgolf et al., 2016) (Tabelle T6.4). Die SGB 2017 weist für 15- bis 24-Jährige eine Asthmaprävalenz von 6% aus, wobei Frauen mit 7,3% häufiger von Asthmadiagnosen berichten als Männer. Allergische Diagnosen werden von 15–24-Jährigen dreimal so häufig berichtet (22%).
Fallvignette: Anna hat Asthma.
Der erste richtige Anfall trat im Frühling beim Sportunterricht auf dem Sportplatz auf, damals war sie 12 Jahre alt. Sprint – plötzlich zog sich ihre Brust zusammen, ihre Atmung pfiff und giemte, sie bekam keine Luft mehr. Ihre Kinderärztin schickte sie zu einem Spezialarzt. Nach dem Lungenfunktionstest und den Allergietests stand die Diagnose schnell fest: allergisches Asthma. Anna ist allergisch auf Birkenpollen. Der Vater hatte als Kind auch Asthma gehabt, hat aber seit der Pubertät keine Symptome mehr. Anna inhaliert jeden Tag zweimal, das ist langweilig. Wenn sie schlecht Luft bekommt, kann sie Sprays nehmen, die ihre Atemwege öffnen. Seitdem hat sie nur noch wenige schlimme Anfälle erlebt. Im Winter, wenn alle Heizungen auf Hochtouren laufen, reagiert ihre Haut, entzündet sich und juckt. Gegen dieses allergische Hautekzem helfen spezielle Salben.
Einmal hatte sie in der Schule einen schweren Asthmaanfall. Sie musste auf die Intensivstation. Danach wollte sie nicht ins Klassenlager mitfahren. Ihr und den Eltern half es, dass die Kinderärztin sich Zeit nahm und ihnen die Gründe für den ernsthaften Anfall und die Notfallregeln nochmals erklärte. Die Klassenlehrerin wurde vom Schularzt instruiert. Inzwischen fühlt sich Anna sicherer und macht wieder gerne mit bei Sportunterricht und Ausflügen. Ihr Kinder-Lungenarzt hatte ihr regelmässige sportliche Aktivität empfohlen und ihr vom Sportlager der Lungenliga erzählt. Mit anderen Kindern mit Asthma lernte sie, worauf sie beim Sport achten muss. Dort hörte sie auch vom Asthma-Ruderclub. Das wäre lässig, aber leider gibt es das Angebot nicht in ihrer Stadt. Je älter sie wurde, desto mehr Verantwortung hat Anna für sich und ihre Erkrankung übernommen. Das ist für die Eltern und Anna nicht immer einfach. Anna fühlt sich bei ihrer Kinderärztin immer noch wohl und möchte den Wechsel zum Erwachsenenarzt so lange wie möglich herausschieben. Anna fragt sich, ob ihre Kinder ebenfalls Asthma bekommen werden. Auch möchte sie wissen, ob sie ein Leben lang Medikamente nehmen muss. Ihre Berufswahl macht ihr Sorgen. Ob ihr Traumberuf Laborantin mit ihrer Erkrankung vereinbar ist, wird sie mit der Berufsberatung besprechen. Viele Fragen kann ihr keiner mit Sicherheit beantworten.
Zöliakie
Die Zöliakie ist eine Darmerkrankung, bei der die Aufnahme von Gluten über Nahrungsmittel bei genetisch dazu veranlagten Personen eine Immunreaktion auslöst (Garnier-Lengliné et al., 2015). Die Diagnose der Zöliakie wird mittels Darmschleimhautbiopsie (Schleimhautprobe) bestätigt und geht unbehandelt mit erhöhter Mortalität einher (Rubio-Tapia et al., 2009). Es zeigt sich ein weites Spektrum an Symptom-Manifestationen (Keller, 2003).
Studiendaten lassen in der Schweiz eine Prävalenz von knapp 1% Kinder mit Zöliakie vermuten.
Für die symptomatische Zöliakie finden sich nur veraltete Daten aus 1982 (Van Stirum et al., 1982). Jüngere regionale Untersuchungen (Rutz et al., 2002) untersuchten bei Sekundarschülerinnen und -schülern im Kanton St. Gallen asymptomatische beziehungsweise wenig symptomatische Zöliakie und kamen auf eine Prävalenz von 750 pro 100 000 Schülern. Für die Zöliakie wird international von sehr unterschiedlichen Prävalenzraten je nach geographischer Region und Altersgruppe berichtet, unter anderem weil die Glutenexposition und genetische Dispositionen verschieden sind (Mariné et al., 2011). Dies bedeutet, dass europäische Daten nur bedingt vergleichend herangezogen werden können, um die in der Schweiz fehlenden repräsentativen und verlässlichen Prävalenzdaten zu ersetzen (Brunner & Spalinger, 2005).
Juvenile idiopathische Arthritis
Die juvenile idiopathische Arthritis (JIA) ist eine chronische Gelenkerkrankung, die vor dem Alter von 16 Jahren auftritt, über mindestens sechs Wochen andauert und von unbekannter Ursache ist (Petty et al., 2004). Je nach Subtyp zeigen sich klinisch unter anderem Gelenksentzündungen, Fieber, Hautausschläge oder Schmerzen (Minden & Niewerth, 2008).
In der Schweiz haben ca. 80 auf 100 000 Kinder und Jugendliche eine juvenile idiopathische Arthritis.
In der Schweiz gibt es seit 2004 das Swiss Pediatric Rheumatology Registry. Zwischen 2004 und 2012 wurden im Register 4631 Patientinnen und Patienten erfasst. Das durchschnittliche Alter bei Krankheitsbeginn ist 7,8 Jahre. Basierend auf diesen Fällen errechnete das Register eine Prävalenz für Kinder und Jugendliche in der Schweiz von 80 pro 100 000 und eine Inzidenz von 10 pro 100 000 (Roethlisberger et al., 2015). Es zeigte sich zudem, dass die Prävalenz in der Schweiz regional unterschiedlich ist und Mädchen ein beinahe doppelt so hohes Risiko wie Jungen haben, an rheumatischer Arthritis zu erkranken. Im Vergleich zu Europa sind die Schweizer Prävalenzraten deutlich höher (Thierry et al., 2014).
Chronisch-entzündliche Darmerkrankungen: Morbus Crohn und Colitis Ulcerosa
Morbus Crohn und Colitis Ulcerosa sind die beiden häufigsten Subtypen von chronisch-entzündlichen Darmerkrankungen (CED). Bei 25% der von einer chronisch-entzündlichen Darmerkrankung Betroffenen manifestiert sich die Krankheit bereits in der Kindheit oder Jugend (Benchimol et al., 2011). Verschiedene Ursachen der chronisch-entzündlichen Darmerkrankungen sind bekannt, z. B. immunologische Vorgänge, Umweltfaktoren und genetische Prädisposition (Juillerat et al., 2008). Von einem frühen Erkrankungsbeginn (< 10 Jahren) sind bei Morbus Crohn Jungen mehr als doppelt so häufig betroffen als Mädchen (Herzog et al., 2017). Die Krankheit verschlechtert sich in der Regel im Lebensverlauf (Pittet et al., 2009). Patientinnen und Patienten mit chronisch-entzündlichen Darmerkrankungen haben sehr häufig (78% der Fälle) mindestens eine Komorbidität (Bähler et al., 2017). Jung erkrankte Patientinnen und Patienten haben ein deutlich höheres Risiko, an Krebs zu erkranken, als Personen, bei denen chronisch-entzündliche Darmerkrankungen erst später auftreten (Olén et al., 2017).
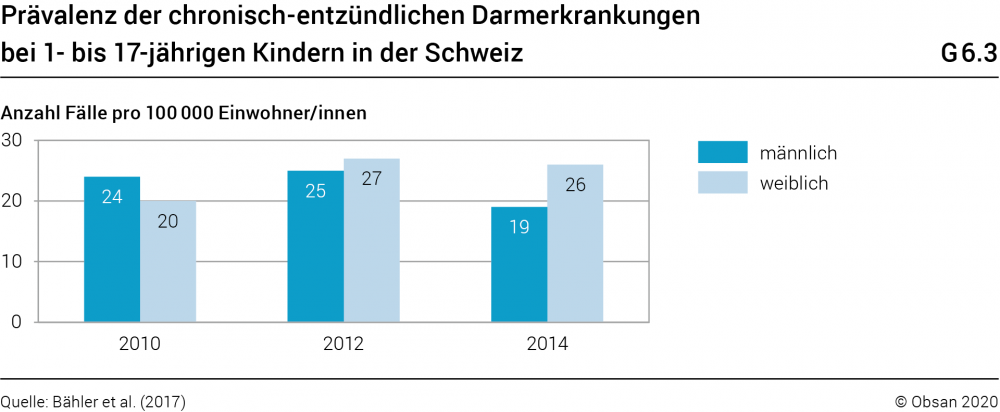
In der Schweiz nimmt die Inzidenz chronisch-entzündlicher Darmerkrankungen zu.
Insgesamt ist die Datenlage zu chronisch-entzündlichen Darmerkrankungen bei Kindern und Jugendlichen in der Schweiz recht gut. Basierend auf Versicherungsdaten war es möglich (Grafik G6.3), die Prävalenz von chronisch-entzündlichen Darmerkrankungen bei 1–17-jährigen Kindern hochzurechnen (Bähler et al., 2017). Sie zeigen zwischen 2010 und 2014 einen Anstieg bei Mädchen und einen Rückgang bei Jungen (Bähler et al., 2017). Die Prävalenzen waren höher in der deutschsprachigen Schweiz und in urbanen Regionen. Auch ein privater Versicherungsstatus war mit einer erhöhten Prävalenz assoziiert (Bähler et al., 2017). Während die Krankenkassendaten bis 2014 eine insgesamt stabile Prävalenz verzeichnen (Grafik G6.3), weist die Swiss inflammatory bowel diseases cohort study (SIBDCS) steigende Zahlen aus. Diese Kohorte schliesst seit 2008 pädiatrische Fälle mit ein und bestätigt die generell steigende Inzidenz von chronisch-entzündlichen Darmerkrankungen im Kindes- und Jugendalter. So wurden 1980–1989 28 Patientinnen und Patienten unter 18 Jahren mit Morbus Crohn registriert, 1990–1999 waren es 42 und 2000–2009 fast dreimal so viele, nämlich 110. Allerdings kann diese Zunahme mindestens teilweise auf eine erhöhte Sensibilisierung und Testung zurückgeführt werden (Braegger et al., 2011).
Zeitreihenanalyen ergaben, dass die Inzidenz weltweit angestiegen ist, sich jedoch in Europa stabilisiert hat. Die Inzidenz steigt hingegen in Regionen wie Asien, Nahost und Afrika (Sýkora et al., 2018).
Fallvignette: Andreas hat Morbus Crohn.
Andreas war 12 Jahre alt, als seine Entwicklung plötzlich anders verlief als die seiner Klassenkameraden. Während die anderen Jungen der Klasse einen Wachstumsschub erlebten, wuchs er nicht weiter. Mit 13 Jahren liessen ihn seine Eltern beim Pädiater untersuchen, da er häufig über Bauchschmerzen klagte. Er hatte an Gewicht verloren und es ging ihm psychisch nicht gut. Da er mittlerweile der kleinste der Klasse war, wurde Andreas häufig gehänselt.
Der Pädiater stellte einen erhöhten Entzündungswert in Andreas’ Blut fest. Aufgrund der Anamnese lag der Verdacht auf eine chronisch-entzündliche Darmerkrankung nahe; der Arzt ordnete eine Untersuchung der Darmschleimhaut an. Dabei stellte sich heraus, dass mehrere Abschnitte im Darm entzündet waren: typisches Zeichen für Morbus Crohn.
Heute ist Andreas 17 Jahre alt und im Gymnasium. Seine Krankheit verläuft in Wellen. Manchmal merkt er nichts davon, dann kommt wieder ein Schub. Hat er Bauchkrämpfe, muss Andreas sehr häufig auf die Toilette, 10 bis 20 Mal, der Stuhl ist blutig. Durch den Blutverlust ist Andreas häufig müde und antriebslos. Er hat Schwierigkeiten, sich in der Schule zu konzentrieren. Der Lehrer weiss Bescheid, die Klassenkameraden nicht. Andreas schämt sich. Durch seine Krankheit kam er erst spät in die Pubertät. Andreas würde gern mit Mädchen ausgehen, ist aber zu schüchtern. Er mag sich und seinen Körper nicht. Während einer akuten Phase zieht er sich zurück und bleibt lieber allein. Seine Mutter macht sich Sorgen, da er wenig Freunde hat. Sie hat ihm vorgeschlagen, in einen Sportverein zu gehen. Der Arzt sagte ihnen, dass moderater Sport eine positive Wirkung auf die Krankheit hat.
Andreas weiss, dass man seine Krankheit nicht heilen kann. Die Behandlungsmöglichkeiten bestehen aus verschiedenen medikamentösen Therapien. Bei Andreas wirken Korticosteroide am besten. Allerdings können diese als Nebenwirkung das Wachstum stoppen. Er hat seine Ernährung mit einer Ernährungsberaterin umgestellt und geht einmal im Monat zu einer Psychologin. Die hilft ihm, seinen Selbstwert zu erhöhen und sich selbst zu akzeptieren. Diese Schübe seiner Krankheit werden eine Herausforderung für sein Arbeits- und Familienleben bleiben. Zusätzlich hat er ein erhöhtes Risiko für Darmkrebs, weshalb er alle ein bis zwei Jahre eine Darmspiegelung zur Kontrolle machen muss.
