Die Schwangerschaft und die Geburt sind für die Gesundheit nicht nur im Kindesalter, sondern auch im weiteren Lebensverlauf von hoher Bedeutung. Die nachfolgenden Ausführungen zu Schwangerschaftskomplikationen und Geburtsendpunkten verdeutlichen dies exemplarisch.
Frühgeburt
Gemäss Weltgesundheitsorganisation WHO gelten Kinder, die vor der 37. vollendeten Schwangerschaftswoche zur Welt kommen, als Frühgeborene (WHO, 2015b). Hauptsächliche Ursachen für eine Frühgeburt sind Infektionen, mangelnde Versorgung des Kindes über die Plazenta, Blutungen, Stress und durch das Immunsystem ausgelöste Prozesse (Goldenberg et al., 2008; Romero et al., 2014). Auch Mehrlingsschwangerschaften haben ein stark erhöhtes Risiko für frühe Geburten: 55 % erfolgen vorterminlich (BFS, 2019b). Die Frühgeburtlichkeit ist global betrachtet die führende Ursache für die perinatale und neonanale Mortalität und Morbidität (WHO, 2015b).
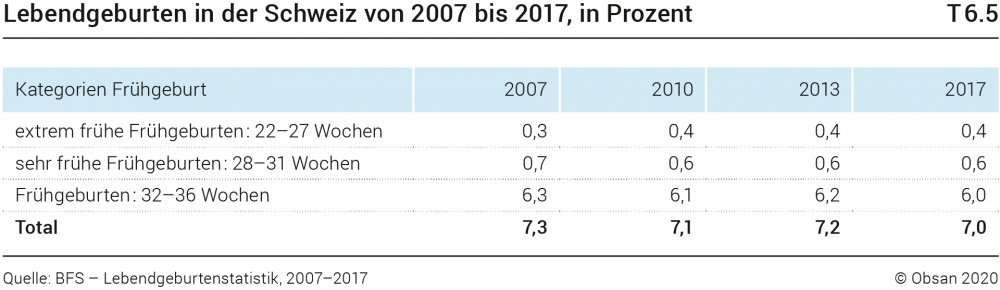
In der Schweiz waren die Frühgeburtenraten in den letzten zehn Jahren leicht rückläufig (Tabelle T6.5). Sie bewegen sich im europäischen Mittelfeld (BFS, 2019b; EURO-PERISTAT, 2018). Gemäss EURO-PERISTAT (2018) lag der europäische Median der Inzidenz von Frühgeburten 2015 bei 7,3% und variierte von 5,4% in Litauen bis zu 12,0% in Zypern. Das Swiss Neonatal Network (SNN, www.swissneonet.ch) ist ein nationales Register der frühgeborenen Kinder, die vor der vollendeten 32. Schwangerschaftswoche geboren werden oder ein Geburtsgewicht unter 1500 Gramm aufweisen (Rüegger et al., 2012; Schlapbach et al., 2012; SwissNeoNet, 2000). Es dokumentiert auch longitudinal das Gedeihen und die Gesundheit der Frühgeborenen. Schlapbach et al. (2012) beobachten bei diesen extrem bis sehr früh geborenen Kinder zwischen 2000 und 2008 eine Zunahme der Überlebensrate, ohne dass moderate bis schwere Behinderung angestiegen wären (Schlapbach et al., 2012).
Schwangerschaftsdiabetes
Ein Schwangerschaftsdiabetes ist eine gestörte Glukosetoleranz und eine Insulinresistenz, die zu einem erhöhten Blutzucker führt und erstmals in einer Schwangerschaft auftritt (Buckley et al., 2012; WHO, 2016b). Mütter höheren Alters mit Übergewicht und Adipositas oder diabetischer Prädisposition, aber auch mit übermässiger Gewichtszunahme in der Schwangerschaft haben ein erhöhtes Risiko, ein Schwangerschaftsdiabetes zu erleiden (Chen et al., 2015; WHO, 2016b). Er geht einher mit einem erhöhten Risiko einer Kaiserschnittgeburt, kann zu Unterzuckerung oder zu hohem Gewicht des Neugeborenen führen und erhöht für Kind und auch Mutter im weiteren Leben das Risiko eines Diabetes Typ 2 (Buckley et al., 2012; Chen et al., 2015). Eine Früherkennung und ein erfolgreiches Management mit Diät und falls notwendig mit Insulin würden zu besseren Gesundheitsergebnissen führen (Crowther et al., 2005; Landon et al., 2009).
Ein Schwangerschaftsdiabetes birgt für das Kind rund um die Geburt und ein Leben lang Risiken. Für die Schweiz liegen dazu aber keine repräsentativen Zahlen vor.
Eine Studie aus Lausanne, die prospektiv für die Jahre von 2000 bis 2002 durchgeführt worden war, ergab damals eine Inzidenz von Schwangerschaftsdiabetes von 2,8% (Buckley et al., 2012). Bei einer zufällig ausgewählten Stichprobe von 2298 Schwangeren in Genf und Basel in 2010–2012 lag die Prävalenz des Schwangerschaftsdiabetes hingegen bei 10,9% (Ryser Rüetschi et al., 2016). In Europa wurden zunehmende Inzidenzraten zwischen 0,7% und 27,6% beobachtet (Buckey et al. 2012).
Präeklampsie
Die Präeklampsie ist die häufigste medizinische Schwangerschaftskomplikation. Ihre Ursachen sind noch unzureichend geklärt, man geht von einer gestörten Entwicklung des Gefässsystems der Plazenta (Mutterkuchen) aus. Die Präeklampsie geht mit erhöhtem Blutdruck und Eiweiss im Urin, typischerweise nach der 20. Schwangerschaftswoche, einher (Bokslag et al., 2016; Ghulmiyyah & Sibai, 2012). Eine gefürchtete Komplikation der Präeklampsie wiederum ist die Eklampsie, die sich durch grosse Krampfanfälle (Grand Mal) auszeichnet (Eiland et al., 2012). Präeklampsie und Eklampsie sind mit einer erhöhten Mortalität und Morbidität sowohl für die Mutter als auch das Kind verbunden (Bokslag et al., 2016; Mosimann et al., 2017). So sind weltweit 10–15% aller Todesfälle der Mütter auf eine Präeklampsie und Eklampsie zurückzuführen (Duley, 2009; Ghulmiyyah & Sibai, 2012). Für die Kinder bedeutet diese Schwangerschaftskomplikation häufig eine intrauterine Wachstumsstörung (Wachstumsretardierung) und vorzeitige Geburt. (Mosimann et al., 2017). Langfristig haben Kinder von Müttern mit Präeklampsie oder Eklampsie erhöhte Risiken für Diabetes mellitus, kardiovaskuläre Erkrankungen und Bluthochdruck (Lawlor et al., 2012).
Die Inzidenz der Präeklampsie liegt in der Schweiz bei rund 2%. Präeklampsie führt häufig zu einer intrauterinen Wachstumsretardierung und Frühgeburtlichkeit und ist mit einer erhöhten mütterlichen und fetalen Mortalität und Morbidität verbunden.
Purde et al. (2015) veröffentlichten eine Präeklampsie-Inzidenz von 2,3% für die Schweiz (95% KI=1,6%–3,3%). In einem Expertenbrief der Kommission Qualitätssicherung der Schweizerischen Gesellschaft für Gynäkologie und Geburtshilfe wird eine Inzidenz von ≤ 2% genannt (Tercanli et al., 2019). In Europa variieren die Inzidenzen der Präeklampsie zwischen 1,5% und 9,4% (Purde et al., 2015; Roberts et al., 2011). Die Schweiz liegt damit verglichen mit europäischen Ländern im unteren Bereich.
Intrauterine Wachstumsretardierung
Föten, die von einer intrauterinen Wachstumsretardierung (IUGR) betroffen sind, haben für ihr Schwangerschaftsalter ein zu tiefes Geburtsgewicht (Miller et al., 2016; Resnik, 2002). Die Hauptursache ist eine Plazenta-Insuffizienz (Kesavan & Devaskar, 2019; Song et al., 2017). Die intrauterine Wachstumsretardierung führt häufiger zu Frühgeburtlichkeit, angeborenen motorischen, sensorischen und kognitiven Defiziten und Behinderungen sowie perinatalem Tod (Baschat, 2014; Bernstein et al., 2000; Blair & Nelson, 2015; Miller et al., 2016). Zudem haben Babys mit einem zu leichten Geburtsgewicht ein erhöhtes Risiko, im Erwachsenenalter an Bluthochdruck, koronarer Herzkrankheit oder Diabetes zu erkranken (Cohen et al., 2016; Salam et al., 2014; Yzydorczyk et al., 2017). Es scheint, dass Stillen diese Risiken senken kann (Santiago et al., 2018).
Es wurden keine gesamtschweizerischen Zahlen für die Prävalenz von IUGR gefunden. Vereinzelt stehen regionale Daten zur Verfügung. Die Universität Lausanne zählte in den Jahren 1993 und 1994 11,7% im Geburtsspital geborene Kinder mit IUGR (Chiolero et al., 2005). Bickle, Graz et al. (2015) kamen circa 10 Jahre später, 2000–2015, am Universitätsspital Lausanne auf 14,7% frühgeborene Kinder vor der 32. Schwangerschaftswoche mit IUGR. In industrialisierten Ländern sind gemäss Miller et al. (2016) je nach Definition 3–9% der Kinder von einer intrauterinen Wachstumsretardierung betroffen. In Niedrigeinkommensländern hingegen wurden sechsmal höhere Raten beobachtet.
Kaiserschnitt
Sowohl zu niedrige als auch zu hohe Kaiserschnittraten werden mit einem erhöhten Auftreten gesundheitlich nachteiliger Folgen für Mutter und Kind assoziiert (Betran et al., 2015; Sandall et al., 2018). Gemäss WHO geht eine Kaiserschnittrate von 10–15% mit den besten Geburtsergebnissen einher (WHO, 2015a). Kinder, die per Kaiserschnitt geboren wurden, sind nicht denselben hormonellen, körperlichen, bakteriellen und medizinischen Bedingungen ausgesetzt wie Kinder, die vaginal geboren wurden (Sandall et al., 2018). Dies hat zum Beispiel ein verändertes Mikrobiom im Darm zur Folge, ein Risikofaktor für spätere vom Immunsystem beeinflusste Erkrankungen wie Allergien und Asthma sowie für Adipositas (Blustein & Liu, 2015; Keag et al., 2018; Mesquita et al., 2013; Sandall et al., 2018; Sevelsted et al., 2015; Sevelsted et al., 2016; Tollånes et al., 2008), oder geht mit einem erhöhten Risiko an Atemproblemen einher (Indraccolo et al., 2019). Viele europäische Länder verzeichneten in den letzten Jahrzehnten eine Zunahme der Kaiserschnittgeburten (EURO-PERISTAT, 2018; König et al., 2011). Soziodemographische Veränderungen wie das Alter der Mütter bei Geburt und die Anzahl der Kinder können diese Zunahme nicht vollständig erklären. Als weitere mögliche Ursachen werden eine niedrigere Schwelle für medizinisch indizierte Kaiserschnitte, die Planbarkeit eines Kaiserschnitts, vorgeburtliche Beratung und rechtliche Aspekte genannt (EURO-PERISTAT, 2018; Kolip et al., 2012; König et al., 2011).
Ein Drittel der Kinder kommt per Kaiserschnitt zur Welt. Eine Kaiserschnittgeburt geht mit gesundheitlichen Risiken für Mutter und Kind einher.
Die medizinische Statistik der Krankenhäuser erfasst seit 1998 den Geburtsmodus. Zwischen 1998 und 2007 stiegen in der Schweiz die Kaiserschnittgeburten kontinuierlich von 22,7% auf 32,2% an (BAG, 2013a). 2014 wurde ein Höchstwert (33,7%) dokumentiert, aktuell liegt die Kaiserschnittrate wieder auf einem ähnlich hohen Niveau wie 2007, nämlich bei 32,2% (BFS, 2019c; BFS, 2018b). Auffallend sind die grossen Unterschiede zwischen den Kantonen. Im Jahr 2016 verzeichnete der Kanton Jura mit 22,1% den niedrigsten und der Kanton Zug mit 41,2% den höchsten Anteil Kaiserschnittgeburten. Im europäischen Vergleich bewegen sich die Kaiserschnittraten in der Schweiz im oberen Bereich (EURO-PERISTAT, 2018). In Europa lag die mediane Kaiserschnittrate 2015 bei 27,0%, wobei Island mit 16,1% den tiefsten und Zypern mit 56,9% den höchsten Anteil aufwiesen (EURO-PERISTAT, 2018).
