Fehlsichtigkeit, Sehbeeinträchtigung und Blindheit
Die häufigste Fehlsichtigkeit im Kindes-, Jugend- und jungen Erwachsenalter ist die Kurzsichtigkeit (Myopie). In der Regel kann sie durch Tragen von Brillen oder Kontaktlinsen, operative Sehkorrektur mit Augenlaser oder Implantaten gut behandelt werden und wird deshalb nicht als Sehbeeinträchtigung registriert. Für die Schweiz liegen momentan keine aktuellen epidemiologischen Studien zur Prävalenz von Myopie vor. International schwanken die Angaben zwischen 11 und 49% im Alter von 6–29 Jahren (Logan et al., 2011; Rudnicka et al., 2010; Schuster et al., 2017; Villarreal et al., 2000; Williams et al., 2015). In der deutschen KiGGs Studie (2003–2006), welche eine Zunahme der Myopie dokumentiert, lag eine höhere Prävalenz von Myopie bei Mädchen gegenüber Jungen vor (Jungen: 2,4% bei 3–6-Jährigen, 20,5% bei 14–17-Jährigen; Mädchen: 2,1% und 29,7%). Schuster et al. (2017) konnten zeigen, dass bei 11–17-Jährigen die sportliche Aktivität einen positiven Einfluss auf das Vorliegen einer Kurzsichtigkeit hat. Kein Zusammenhang lag zwischen Myopie und sozialem Status, Migrationshintergrund, Fernseh- oder Computerkonsum vor.
Der Schweregrad einer Sehbeeinträchtigung wird nach der internationalen statistischen Klassifikation der Krankheiten und verwandter Gesundheitsprobleme (ICD-10) in fünf Stufen eingeteilt. Als hochgradig sehbehindert gelten Personen, die eine Sehschärfe von gleich oder weniger als 5%, aber mehr als 2% aufweisen. Liegt das Sehvermögen (der Visus) unter 2%, so gilt die Person als blind.
Die Prävalenz von Blindheit und Sehbeeinträchtigung liegt bei Kindern, Jugendlichen und jungen Erwachsenen bei unter einem Prozent.
Eine Studie des Schweizer Zentralvereins für das Blindenwesen aus dem Jahr 2012 schätzt, dass 4,1% der Gesamtbevölkerung, beziehungsweise 325 000 Personen, mit einer Sehbeeinträchtigung leben. Schätzungsweise 10 000 von ihnen sind blind. (Spring, 2012). Gemäss dieser Studie liegt bei Kindern, Jugendlichen und jungen Erwachsenen die Prävalenz unter einem Prozent, nämlich 0,3% bei 0–4-Jährigen und 0,7% bei 20–24-Jährigen. Eine Metaanalyse, welche die globale Prävalenz von Blindheit und Sehbeeinträchtigungen untersuchte (Bourne et al., 2017) und ihren Analysen die ICD-10 Klassifikationen zugrunde legte, legt nahe, dass die altersspezifischen Prävalenzen von Kindern und Jugendlichen in der Schweiz bis zu 50% tiefer liegen als die von Spring et al. (2012) berechneten Prävalenzen.
Gehörlosigkeit und Hörbeeinträchtigungen
Gehörlosigkeit bedeutet, dass Geräusche und Töne nicht oder nur minimal wahrnehmbar sind. Klinisch relevant ist eine Gehörlosigkeit mit einem beidseitigen Hörverlusts von 40 dB oder mehr. Vierzig dB entsprechen in etwa den Grundgeräuschen in Wohngebieten. Bei betroffenen Kindern, Jugendlichen und jungen Erwachsenen liegt damit eine mindestens mittelgradige Schwerhörigkeit vor. Seit 1999 wird in der Schweiz bei nahezu allen Neugeborenen ein Gehörtest durchgeführt (Cao-Nguyen & Guyot, 2009). Epidemiologische Studien zu Gehörlosigkeit und Hörbeeinträchtigungen bei Kindern, Jugendlichen und jungen Erwachsen sind allerdings nur sehr spärlich vorhanden. Beim Schweizerischen Gehörlosenbund geht man davon aus, dass es in der Schweiz rund 10 000 vollständig gehörlose Personen gibt (SGB-FSS, 2019).
Gesamtschweizerisch liegt die Inzidenz eines beidseitigen Hörverlusts von 40 dB oder mehr bei 170 pro 100 000 Neugeborene.
Die Inzidenz eines klinisch relevanten beidseitigen Hörverlusts liegt gesamtschweizerisch bei 170 pro 100 000 Neugeborene, wobei erhebliche regionale Unterschiede bestehen (Cao-Nguyen & Guyot, 2009). Im Universitätsspital Zürich zum Beispiel errechnete man im Zeitraum 2005–2010 eine Inzidenz von 120–140 Neugeborenen mit klinisch relevantem Hörverlust pro 100 000 Geburten (Metzger et al., 2013). Hörverlust kann auch im Verlauf der Kindheit auftreten oder sich später verstärken. Ursachen sind unter anderem wiederkehrende Mittelohrentzündungen oder auch Lärmexposition (siehe Kapitel Körperliche Gesundheit und Entwicklung).
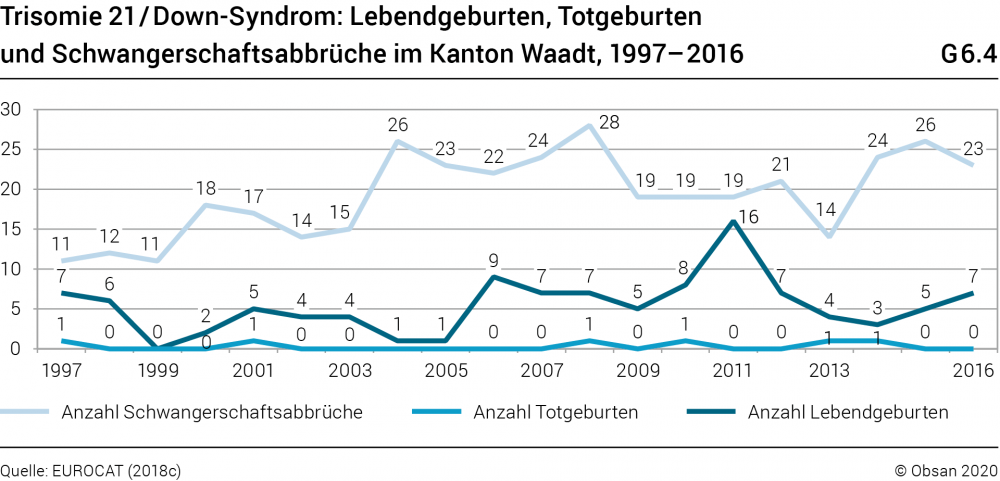
Trisomie 21 (Down-Syndrom)
Trisomie 21 ist die häufigste Chromosomenstörung und die häufigste Ursache für Intelligenzminderung beim Menschen. Die durchschnittliche Lebenserwartung von Menschen mit Trisomie 21 liegt bei etwa 50 Jahren. Bei etwa 45% der Betroffenen kommen Herzfehler vor (Gillessen-Kaesbach & Hellenbroich, 2019). Bei 38 bis 78% tritt Schwerhörigkeit auf. Es besteht auch ein höheres Risiko für andere Erkrankungen, unter anderem Diabetes, Leukämie, Schlafapnoe und juvenile rheumatoide Arthritis (Roizen & Patterson, 2003).
Das BFS (2014) registrierte in der Schweiz für den Zeitraum 2008 bis 2012 eine Prävalenz von 90,8 Fällen pro 100 000 Lebendgeburten (356 Fälle). Die Daten aus dem EUROCAT-Register für den Kanton Waadt lagen bei einer Prävalenz von 85 Fällen pro 100 000 Lebendgeburten im Zeitraum 1997 bis 2016 (EUROCAT, 2018c). Während die Anzahl der Lebendgeburten mit Trisomie 21 nur punktuell Schwankungen zeigt, hat die Anzahl der Schwangerschaftsabbrüche mit Trisomie 21 von 1997 bis 2016 deutlich zugenommen (Grafik G6.4).
Für die übrigen im EUROCAT-Register vertretenen europäischen Regionen lag die Prävalenz im selben Zeitraum bei 100,5 Fällen pro 100 000 Lebendgeburten (EUROCAT, 2018d).
In der Schweiz kommen pro 100 000 Lebendgeburten etwa 90 Kinder mit Trisomie 21 zur Welt. Die Anzahl der Schwangerschaftsabbrüche bei Diagnosestellung einer Trisomie 21 hat von 1997 bis 2016 deutlich zugenommen.
Spina Bifida
Die Spina Bifida gehört zu den spinalen Dysraphien (Verschlussstörungen des Neuralrohrs im Bereich der Wirbelsäule), die im Zeitraum der dritten oder vierten Schwangerschaftswoche entstehen. Zu den Risikofaktoren für das Auftreten einer spinalen Dysraphie gehören hohes Alter der Mutter, Diabetes, Alkoholmissbrauch/-abhängigkeit sowie Zink- und Folsäuremangel. Mit Spina Bifida occulta geborene Kinder sind bei der Geburt neurologisch meist unauffällig. Die Spina Bifida aperta ist in der Regel mit sensiblen und motorischen Ausfallerscheinungen, unter anderem Blasen- und Mastdarmentleerungsstörungen, verbunden (Boltshauser et al., 2019) und kann mit zusätzlichen Fehlbildungen der Wirbelsäule und des Hirns auftreten (Boltshauser et al., 2019; Mitchell et al., 2004). Neben operativen Verfahren umfasst die Behandlung Physiotherapie und Ergotherapie, z. B. die Hilfsmittelversorgung zur Verbesserung der selbstständigen Mobilität (Boltshauser et al., 2019; Case-Smith & O’Brien, 2015).
Zahlen zur Prävalenz von Spina Bifida bestehen lediglich für die Prävalenz bei Geburt. Das BFS gibt für den Zeitraum von 2008 bis 2012 bei 392 147 Neugeborenen in der Schweiz 76 Fälle von Spina Bifida an, was einer Prävalenz von 19,4 Fällen pro 100 000 Lebendgeburten entspricht (BFS, 2014). Im Kanton Waadt, der als einziger Schweizer Kanton dem europäischen Register EUROCAT angeschlossen ist, lag die Prävalenz im Zeitraum 2007 bis 2016 mit 8,6 Fällen pro 100 000 Lebendgeburten etwas tiefer als bei den im Register vertretenen europäischen Ländern mit 16,2 Fällen pro 100 000 Lebendgeburten (EUROCAT, 2018a; EUROCAT, 2018b).
Muskeldystrophien und spinale Muskelatrophien
Muskeldystrophien und spinale Muskelatrophien gehören zur Gruppe der neuromuskulären Erkrankungen (Hübner et al., 2013).
Mit Muskeldystrophien wird eine heterogene Gruppe von Erkrankungen bezeichnet, die durch eine zunehmende Muskelschwäche gekennzeichnet sind (Hübner et al., 2013; Michaelis & Niemann, 2017). Die Ursache dafür sind Gendefekte, die zur Folge haben, dass ein Muskel-Struktur-Protein unzureichend gebildet wird. Die Diagnose wird durch Muskelbiopsie, Gen- und Bluttests gestellt. Da die Muskelschwäche fortschreitend ist, sind viele Kinder ab etwa dem neunten Lebensjahr auf den Rollstuhl angewiesen (Hübner et al., 2013; Michaelis & Niemann, 2017). Bei der häufigsten Form, der Duchenne-Muskeldystrophie, liegt die Lebenserwartung unter 30 Jahren (Yiu & Kornberg, 2015). Das Fortschreiten der Erkrankungen kann bis heute nicht wesentlich beeinflusst werden (Hübner et al., 2013), die Therapie beschränkt sich auf palliative und rehabilitative Massnahmen.
Spinale Muskelatrophien (SMA) sind eine Gruppe von Erkrankungen, die auf eine Degeneration der motorischen Vorderhornzelle zurückzuführen sind. Die schwerste Form, die SMA Typ I, führt innerhalb der ersten zwei Lebensjahre zu Atemversagen und Tod. Bei der SMA Typ II liegt die Lebenserwartung bei etwa 25 Jahren, bei der SMA Typ III hingegen entspricht sie etwa jener der Gesamtbevölkerung (Bladen et al., 2014). Seit 2017 ist in der Schweiz ein Medikament zur Behandlung von SMA zugelassen (Swissmedic, 2017).
Der Jahresbericht 2018 des Swiss Registry for Neuromuscular Disorders (Kruijshaar et al., 2019) zeigt, dass in der Schweiz derzeit 228 Personen mit einer Muskeldystrophie und 97 Personen mit einer SMA registriert sind. Auch wenn diese Zahlen nicht nach Alter aufgeschlüsselt vorliegen, kann man aufgrund der reduzierten Lebenserwartung der Betroffenen davon ausgehen, dass der Grossteil dieser Personen jünger als 25 ist.
Eine systematische Übersichtsarbeit von Studien aus Europa und Nordamerika ergab eine Prävalenz der Duchenne-Muskeldystrophie zwischen 15,9 und 19,5 pro 100 000 Lebendgeburten (Ryder et al., 2017), so dass davon auszugehen ist, dass noch nicht alle Fälle dem Schweizer Register gemeldet werden.
Angeborene Blutarmut (Anämie): β-Thalassämie (griechisch für Mittelmeeranämie) und Kugelzell-Anämie (hereditäre Sphärozytose)
Blutarmut (Anämie) kann sowohl aufgrund von Mangel von notwendigen Baustoffen wie Eisen oder Vitamin B12, entstehen, ein Nebenbefund einer chronischen Erkrankung oder auch angeboren sein. Die β-Thalassämie ist solch eine vererbte, angeborene Erkrankung, bei der die Produktion des Hämoglobins gestört ist. Während Träger einer β-Thalassämie minor häufig klinisch unauffällig sind, handelt es sich bei der β-Thalassämie major um eine schwere Blutarmut, die meist bereits im ersten Jahr mit Gedeihstörungen einhergeht. Die Erkrankung bedarf lebenslanger Bluttransfusionen und medikamentöser Prävention einer Eisenüberladung. Die hereditäre Sphärozytose ist die häufigste vererbte hämolytische Anämie in Nord- und Mitteleuropa (Eber et al., 1992; Perrotta et al., 2008). Infolge der Verminderung von Strukturproteinen ist die Zellstabilität reduziert, es kommt zu einer kugelförmigen Schwellung (Sphärozyten) der roten Blutkörper, welche in der Milz vorzeitig abgebaut werden (Michl, 2005). Wenn die Erkrankung frühzeitig erkannt und behandelt wird, können Kinder mit normaler Leistungsfähigkeit heranwachsen und eine normale Lebenserwartung haben.
β-Thalassämien sind in der Schweiz vergleichsweise selten. Sie haben aber, wie auch in anderen Ländern, infolge der Zuwanderung von Personen aus Regionen mit einer hohen β-Thalassämie-Prävalenz in den letzten Jahren zugenommen.
In der Schweiz beläuft sich die Prävalenz von β-Thalassämie auf 0,4 Fälle pro 100 000 Lebendgeburten (enerca, 2012). Die Häufigkeit von β-Thalassämie variiert sehr stark zwischen einzelnen Ländern und unterschiedlichen ethischen Gruppen (enerca, 2012). So werden in Zypern 520 Fälle pro 100 000 Neugeborene geschätzt, in Griechenland 160 pro 100 000 Neugeborene. Aufgrund der Migration haben Fälle von β-Thalassämie in Mitteleuropa generell zugenommen (Kohne & Kleihauer, 2010; Kunz et al., 2016).
Die hereditäre Sphärozytose ist die häufigste vererbte Blutarmut in Nord- und Mitteleuropa.
Die in Nord- und Mitteleuropa häufigste vererbte Blutarmut ist die hereditäre Sphärozytose. Für die Schweiz sind keine aktuellen publizierten Studien zu ihrer Prävalenz vorhanden. Für mehrheitlich europäisch-stämmige Populationen liegen Prävalenzraten von 20–50 Personen pro 100 000 Einwohninnen und Einwohner vor (Eber et al., 1992; Michl, 2005; Morton et al., 1961; Perrotta et al., 2008).
