Les maladies transmissibles sont des maladies principalement causées par des bactéries ou des virus et qui se transmettent d’un individu à un autre. Certaines de ces maladies ont la particularité de survenir pendant des phases de vie déterminées. Les maladies dites infantiles sont des maladies infectieuses qui, en raison de leur degré levé d’infectiosité et de l’immunité à vie qu’elles procurent, surviennent surtout pendant l’enfance. Le terme de «maladie infantile» ne doit pas donner l’impression que ces infections sont sans gravité, bien au contraire. Certaines maladies font l’objet de recommandations de vaccination, car elles s’accompagnent d’un taux de mortalité élevé ou de conséquences chroniques pour la santé, mais aussi de risques pour les femmes enceintes ou les enfants immunodéprimés, c’est-à-dire dont le système immunitaire est affaibli.
Maladies infantiles infectieuses classiques
Les maladies infantiles infectieuses classiques sont la poliomyélite (paralysie spinale infantile), la coqueluche, les oreillons, la rougeole, la rubéole et la varicelle. La vaccination permet d’éviter ces maladies (voir les recommandations de vaccination, chapitre Promotion de la santé et prévention); elle est recommandée par l’Office fédéral de la santé publique et entièrement prise en charge par les assurances-maladies (taux de couverture vaccinale, voir chapitre Soins de santé). La varicelle fait exception et survient «naturellement» pendant l’enfance. Le vaccin est recommandé entre 11 ans et 15 ans, car une infection plus tardive s’accompagne de risques accrus. La vaccination contre la varicelle durant l’enfance n’est actuellement pas remboursée par l’assurance obligatoire des soins (OFSP, 2019a). En outre, la vaccination contre l’Haemophilus influenzae de type b est recommandée; il s’agit d’un agent pathogène qui peut entraîner des laryngites et des méningites dangereuses pour les petits enfants. Les cas de rougeole, de rubéole, de poliomyélite et d’Haemophilus influenzae doivent être déclarés, car ils comportent un risque pour l’entourage (OFSP, 2019b). Les statistiques sur les cas déclarés sont publiées sur le site Internet de l’OFSP (OFSP, 2019c). Le nombre de cas de rougeole déclarés a fortement baissé depuis 2009, bien que des épidémies, généralement régionales, éclatent encore. Il varie beaucoup en fonction des années. Il s’est élevé à 678 en 2011, un record au cours des dix dernières années (tableau T4.7). Par rapport à 2018, les cas déclarés en 2019 sont plus nombreux: déjà 203 au cours du premier semestre (état au 18.6.2019).
Les maladies infantiles ne sont pas sans gravité. Comme elles comportent un risque pour l’enfant et son entourage, certaines d’entre elles font l’objet de recommandations, et les diagnostics doivent être déclarés.
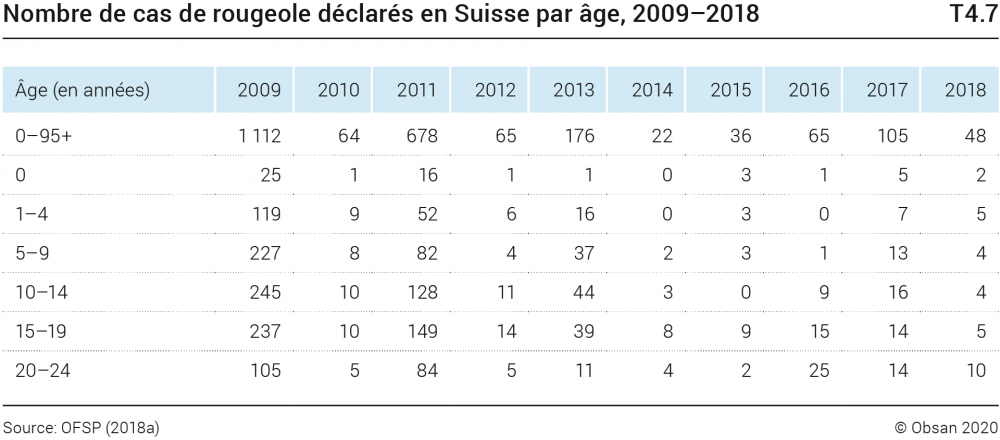
Seuls quelques cas isolés de rubéole ont été déclarés depuis 2009 et aucun de poliomyélite; en Europe, la poliomyélite a disparu depuis 2002 (OFSP, 2019d). La fréquence des cas déclarés de Haemophilus influenzae reste constante et seule une petite partie d’entre eux concerne les enfants; moins de 20 cas sont recensés par année parmi les moins de 24 ans.
Les cas de coqueluche sont répertoriés dans le système de déclaration Sentinella depuis 1991. 4992 cas ont été déclarés entre 1991 et 2006. La majeure partie des cas concerne le groupe d’âge des 5–9 ans (46,2%), environ un quart des cas touche les enfants de 1 à 4 ans (25,1%) et un autre, les personnes de plus de 20 ans (21,7%); les 7% restant affectent des enfants de moins de 1 an (Wymann et al., 2011). Le tableau T4.8 regroupe les données relevées entre 2000 et 2006. En 2006, le taux de déclaration dans l’ensemble de la population en Suisse était plus bas que jamais, ce qui indique une meilleure couverture vaccinale (OFSP, 2018b; voir aussi le chapitre Soins de santé). En 2014, 283 cas cliniques ont été déclarés (OFSP, 2016); 33 d’entre eux ont nécessité une hospitalisation, tout comme en 2015 (INFOVAC, 2019). Depuis, les chiffres sont à nouveau en augmentation: en 2016, ce sont 446 enfants qui ont été hospitalisés à cause de la coqueluche.
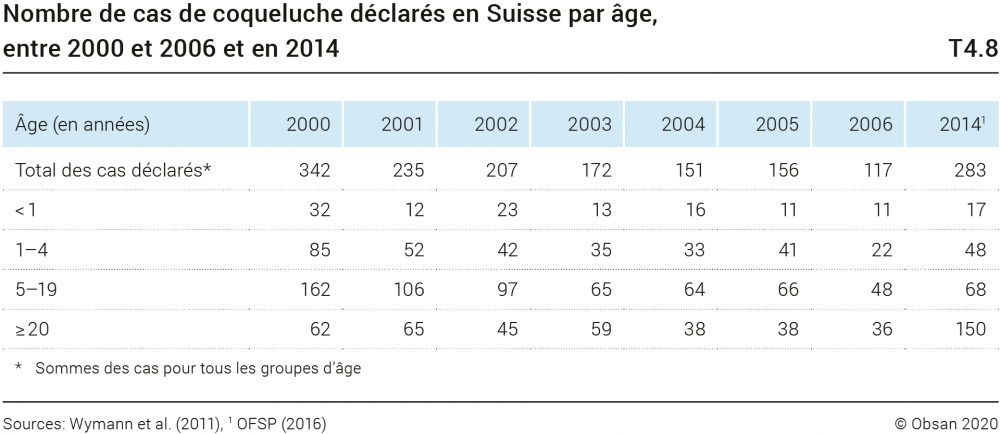
Les données Sentinella montrent que les cas déclarés en 2014 concernent plutôt des personnes âgées de plus de 20 ans, indiquant ainsi une baisse de l’immunité au cours de l’adolescence et au début de l’âge adulte. Depuis 2016, des vaccinations de rappel sont donc recommandées à l’adolescence et à l’âge adulte (OFSP, 2016, 2019c).
Infections des voies respiratoires
Les infections des voies respiratoires sont typiques chez les petits enfants. Ce sont les maladies les plus fréquentes, d’une part, parce que les enfants sont confrontés pour la première fois aux agents pathogènes et doivent encore construire leurs défenses immunitaires spécifiques et, d’autre part, parce que les voies respiratoires sont anatomiquement encore étroites et petites, ce qui favorise les inflammations. Les voies respiratoires supérieures (pharynx et sinus nasaux) sont autant touchées par les infections que les voies respiratoires inférieures (bronches et bronchioles) et les poumons. Les inflammations de l’oreille moyenne sont également liées aux infections des voies respiratoires supérieures dans la région du pharynx.
Selon les estimations, tous les enfants contractent plusieurs infections des voies respiratoires durant leurs premières années, dont la majorité sont sans gravité. Un petit nombre d’enfants a besoin de soins ambulatoires ou de médication, ou doit être hospitalisé. Chez les enfants en bonne santé, la fréquence des infections des voies respiratoires baisse avec les années. Les facteurs de risque des maladies respiratoires peuvent être environnementaux, dus à la qualité de l’air et à l’exposition à la fumée du tabac (La Grutta et al., 2013; VankerGie & Zar, 2017), ou liés aux prédispositions individuelles. Les preuves scientifiques issues d’études de cohorte indiquent que des infections des voies respiratoires précoces et graves entraînent des risques accrus de maladies respiratoires par la suite (Martinez, 2016).
En Suisse, peu de données épidémiologiques sont disponibles sur les maladies respiratoires et les inflammations de l’oreille moyenne durant l’enfance et l’adolescence. En s’appuyant sur les études étrangères et les manuels médicaux, on constate que la maladie respiratoire la plus fréquente durant la première année de vie est la bronchiolite aigüe, d’origine virale (virus RS) dans la majorité des cas (Barben et al., 2008). Entre 1 et 2% des enfants seulement doivent être hospitalisés (Barben et al., 2008; Trefny et al., 2000). Les bronchites surviennent surtout à l’âge scolaire et sont souvent d’origine bactérienne. L’étude allemande KiGGS indique une prévalence vie de bronchites obstructives de 13,3%.
Les pneumonies (inflammation du tissu pulmonaire) sont, elles aussi, relativement fréquentes chez les enfants (Kamtsiuris et al., 2007). En Suisse, en 2017, 1361 enfants entre 1 et 14 ans ont été hospitalisés à la suite d’une pneumonie (OFS, 2017). Une étude internationale a calculé l’incidence et le fardeau de la maladie (burden of disease) dans différentes régions de l’OMS. En Suisse, on estime entre 3 et 5 le nombre d’inflammations de l’oreille moyenne pour 100 enfants (Monasta et al., 2012). L’étude KiGGS publie une prévalence vie (fréquence également rapportée aux années déjà vécues) pour les inflammations de l’oreille moyenne de 38% (IC-95%: 35–40%) entre 1 et 3 ans et de 57% (55–59%) entre 4 et 6 ans; la grande majorité des cas est traitée par des antibiotiques (Kamtsiuris et al., 2007).
Maladies transmises par les tiques
Les deux maladies les plus fréquemment transmises par les tiques sont la méningo-encéphalite verno-estivale (MEVE) et la borréliose. La tularémie, beaucoup plus rare mais en progression, est une maladie bactérielle connue aussi sous le nom de «peste du lièvre». Les tiques sont également porteuses d’autres maladies, plus exceptionnelles, qui ne sont pas surveillées en Suisse en raison de leur rareté ou de leur faible gravité.
La méningo-encéphalite verno-estivale (MEVE)
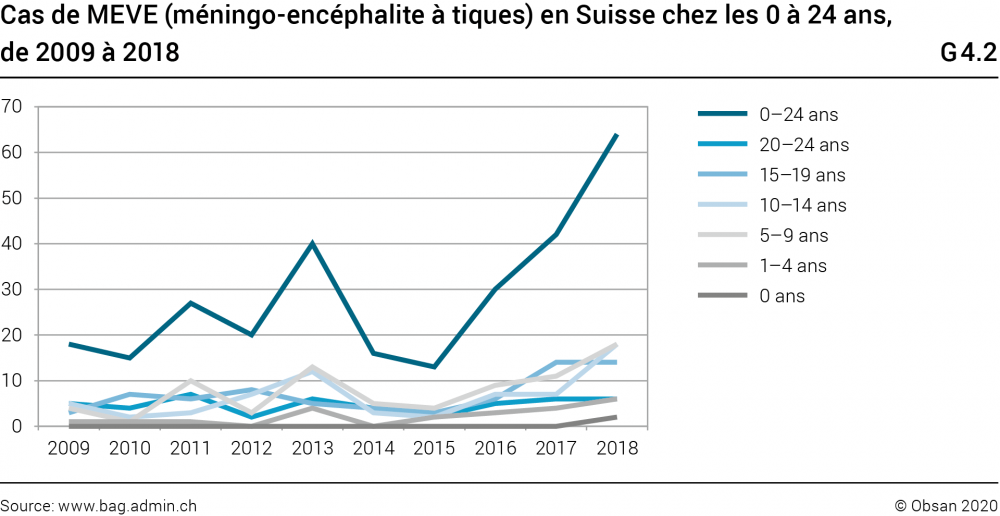
La MEVE est une méningo-encéphalite transmise par les tiques (méningo = méninge, encéphalite = inflammation du cerveau). Son agent pathogène est le virus MEVE. Les tiques infectées sont endémiques dans la plupart des régions de Suisse. La transmission se fait par la piqûre d’une tique infectée. Depuis 1988, les cas de MEVE augmentent et doivent être déclarés (graphique G4.2). Les changements climatiques (réchauffement) et l’évolution des comportements pendant les loisirs de plein air sont en cause. En 2010, une étude nationale a indiqué que, selon les régions, entre 0,17 et 1,89% des tiques étaient infectées par la MEVE, c’est-à-dire en moyenne 0,44% des tiques en Suisse (Gaumann et al., 2010). À l’heure actuelle, on estime que ce chiffre a doublé et atteint les 1% (www.infovac.ch). L’infection touche principalement deux groupes d’âge: les enfants entre 6 et 14 ans et les personnes entre 60 et 69 ans (Schuler et al., 2014). Les enfants âgés de moins de 6 ans sont rarement infectés.
Les nombres de cas de MEVE, de tularémie et de borréliose sont croissants en Suisse. L’expansion des zones à risque, due aux conditions climatiques, et les changements de comportement durant les loisirs sont notamment responsables de cette hausse.
La vaccination contre la MEVE est recommandée (généralement dès six ans) pour toutes les personnes qui habitent des zones à risque ou y séjournent temporairement et présentent un risque d’exposition (séjour dans des biotopes à tiques). Elle est répartie en trois doses et prise en charge par l’assurance de base (www.infovac.ch). La part des enfants de 8 ans vaccinés n’a pratiquement pas changé au cours de la période de recensement 2014–2016: elle s’élève à 26% au niveau national et à 38% dans les zones à risque (trois doses). Le taux de vaccination contre la MEVE des jeunes de 16 ans a augmenté ces dernières années et atteint 39% au niveau suisse et 45% dans les zones à risque (OFSP, 2018b).
Borréliose de Lyme
L’agent pathogène responsable de la borréliose de Lyme, ou maladie de Lyme, est la bactérie Borrelia burgdorferi. En Suisse, entre 5 et 30% (jusqu’à 50% par endroit) des tiques sont infectées par la Borrelia burgdorferi. L’Office fédéral de la santé publique estime qu’en Suisse, entre 10 et 1000 personnes contractent la borréliose chaque année (www.bag.admin.ch). La borréliose de Lyme peut être traitée avec succès par des antibiotiques si elle est détectée rapidement, mais la forme chronique est souvent diagnostiquée tardivement et s’accompagne d’un fardeau de la maladie important.
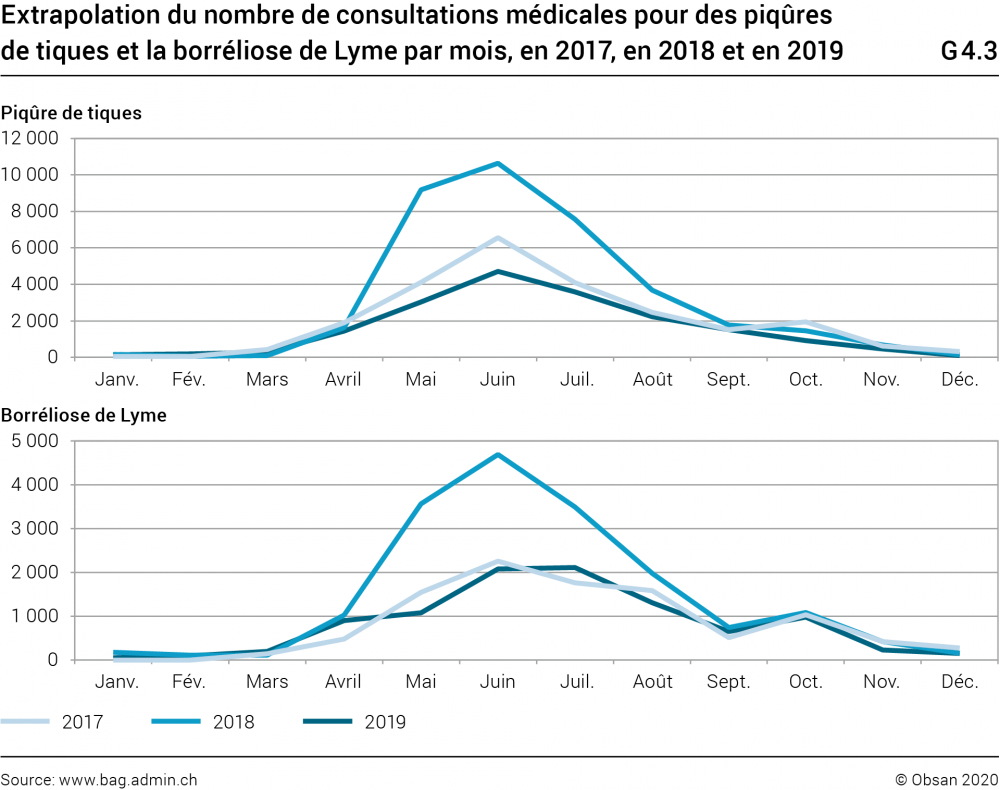
Les visites médicales consécutives à une piqûre de tique et la borréliose aigüe sont recensées dans le système de déclaration Sentinella (graphique G4.3). Aucune ventilation par âge des données Sentinella n’est publiée. En 2017, 158 personnes ont été hospitalisées des suites de la maladie de Lyme, dont 27 enfants âgés de 0 à 14 ans (OFSP, 2018c, 2019c). Les cas nécessitant une hospitalisation concernent très probablement la maladie de Lyme chronique. La prévalence réelle de la borréliose chronique est donc certainement plus élevée que les hospitalisations, mais elle n’est pas connue.