Groupes professionnels impliqués
Médecins
Les soins médicaux de base aux enfants, aux adolescents et aux jeunes adultes sont dispensés par des pédiatres établis en cabinet privé et par des médecins généralistes (surtout pour les adolescents plus âgés et les jeunes adultes)1
. Les généralistes et les pédiatres sont généralement les premiers interlocuteurs en matière de santé physique et mentale; ils réalisent aussi les examens de dépistage. Lorsqu’il est nécessaire de procéder à d’autres examens ou traitements spécialisés, qui n’entrent pas dans les soins de base, les dossiers sont transmis à des services médicaux spécialisés (spécialistes de domaines pédiatriques particuliers pratiquant en cabinet privé ou dans des établissements de soins). Dans le domaine des soins pédiatriques, la Suisse reconnaît trois spécialisations: la pédiatrie, la chirurgie pédiatrique et la psychiatrie et psychothérapie de l’enfant et de l’adolescent, auxquelles il faut ajouter 12 formations approfondies de droit privé (telles que la néonatologie, la pédiatrie du développement ou la médecine d’urgence pédiatrique).
Selon la statistique médicale de la FMH, près de 38 500 médecins fournissaient des soins dans le secteur ambulatoire et hospitalier en Suisse en 2018, et 2900 d’entre eux environ pratiquaient l’une des trois spécialisations pédiatriques mentionnées2 . De 2009 à 2018, la densité des spécialistes en soins pédiatriques pour 100 000 individus de 0 à 18 ans a nettement augmenté (graphique G10.1).
La plus forte augmentation en chiffres absolus s’observe en pédiatrie, tandis que la densité de la chirurgie pédiatrique ne varie pratiquement pas (mais c’est dans cette spécialisation que l’on observe la plus forte augmentation relative de la densité, avec + 49%.) La densité des médecins varie beaucoup d’une région à l’autre: tant pour les médecins de premiers recours (y c. les pédiatres) que pour les spécialistes. La densité des médecins est particulièrement élevée dans les grandes villes et diminue proportionnellement à la taille des communes (voir Hostettler et Kraft, 2019).
- 1En font partie les médecins praticiens ainsi que les spécialistes en médecine interne générale.
- 2Ce chiffre inclut également les personnes pratiquant l’un des domaines particuliers de pédiatrie (en 2018, la statistique médicale de la FMH recensait 443 médecins actifs au bénéfice de l’un de ces titres).
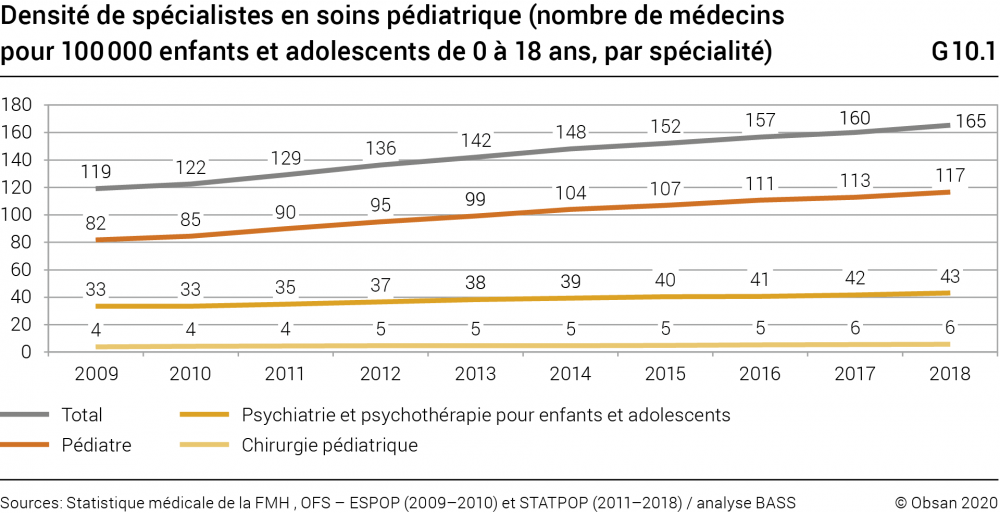
Malgré l’augmentation observée, il est souvent question dans les médias d’une pénurie de pédiatres, une situation qui s’explique peut-être par le fait que le temps partiel est toujours plus fréquent, surtout chez les médecins en cabinet privé. Les données disponibles ne permettent pas de tirer de conclusions précises à ce sujet, le nombre de médecins travaillant à temps partiel n’étant qu’une évaluation. En 2018, la densité des trois spécialisations en soins pédiatriques s’élevait selon la statistique médicale de la FMH à près de 132 emplois plein temps au total pour 100 000 enfants et adolescents (pédiatrie: 94, psychiatrie et psychothérapie de l’enfant et de l’adolescent: 33, chirurgie pédiatrique: 5; ces données ne figurent pas dans le graphique G10.1). Dans ces trois spécialisations, 63% travaillent en cabinet privé, bien que l’on observe ces dernières années une légère augmentation du secteur hospitalier, mesurée en poste à plein temps (secteur ambulatoire des hôpitaux y compris) (statistique médicale de la FMH 2009–2018).
S’achemine-t-on vers une pénurie de pédiatres en Suisse? Des études, menées pour répondre à cette question, livrent quelques informations. Pour ce qui est des soins de base pédiatriques, Jenni et Sennhauser (2016) estiment qu’on ne sait pas avec certitude si le nombre de spécialistes suffira à couvrir les besoins. Durant la prochaine décennie, près de la moitié des pédiatres travaillant à plein temps en cabinet (principalement des hommes) atteindront l’âge de la retraite. Or, une grande partie de la relève (composée surtout de femmes) opte pour le temps partiel. Toujours selon Jenni et Sennhauser (2016), le choix d’une formation postgrade en médecine de premier recours sera lui aussi déterminant pour garantir les soins de base pédiatriques.
Pour ce qui est des futurs effectifs et besoins en pédiatres, les exemples de modèles de calculs établis par l’Observatoire suisse de la santé (Obsan) indiquent que d’ici 2031, 46% environ des pédiatres actuellement en poste auront cessé leur activité (Burla et Widmer, 2019). Si, comme à l’heure actuelle, près d’une centaine de médecins par an terminent une formation postgrade en pédiatrie, les besoins futurs ne pourront être couverts qu’en recourant à du personnel étranger.
Psychologues
Les psychologues constituent, aux côtés des médecins, le principal groupe professionnel pour les soins aux enfants et adolescents souffrant de troubles psychiques. En raison de l’importance des professions de la psychologie pour la politique de la santé, des normes ont été introduites en 2013 pour les formations prégrade et postgrade de certaines d’entre elles, lors de l’entrée en vigueur de la loi sur les professions de la psychologie (LPsy). À cette même occasion, un registre professionnel (PsyReg), actuellement en cours d’élaboration, a aussi été créé. Nous ne disposons donc pas encore de données chiffrées sur la contribution aux soins aux enfants et aux adolescents des psychothérapeutes, des psychologues pour enfants et adolescents, des psychologues cliniciens, des neuropsychologues et des psychologues de la santé. Il est d’autant plus difficile de quantifier les effectifs des psychologues travaillant dans le domaine des enfants et adolescents qu’il n’existe pas de titre postgrade propre à la psychothérapie de l’enfant et de l’adolescent.
En Suisse, il n’existe pas pour le moment de titre postgrade réglementé à l’échelon fédéral pour la psychothérapie de l’enfant et de l’adolescent pratiquée par des non-médecins.
La plupart des psychologues pour enfants et adolescents travaillent dans des services psychologiques scolaires, des antennes jeunesse, des institutions d’éducation spécialisée, des foyers, des cliniques ou des services de l’administration (protection de mineurs ou justice, p. ex.). Leur tâche consiste notamment à conseiller, accompagner, faire de la prévention, établir des diagnostics et intervenir en cas de crise. Une grande partie des psychologues psychothérapeutes travaillent comme indépendants ou comme employés auprès de cabinets de psychiatres ou de médecins (ce que l’on appelle une activité «déléguée»). Ils exercent aussi, mais en nombre plus réduit, dans des hôpitaux psychiatriques ou des institutions du secteur ambulatoire (comme par exemple des cliniques de jour ou des centres interdisciplinaires) (Stettler et al., 2013).
Selon les résultats de diverses études on suppose que l’offre est insuffisante pour répondre aux besoins des enfants et des jeunes en matière de santé mentale, et cela tant pour la psychiatrie que pour les psychothérapies réalisées par des non-médecins: il faut attendre de sept à huit semaines en moyenne pour obtenir un rendez-vous chez un pédopsychiatre, et les institutions font état de difficultés à engager ces spécialistes (Stocker et al., 2016). Dans l’enquête menée par Stettler et al. (2013), deux tiers des psychothérapeutes pour enfants et adolescents interrogés indiquent avoir des listes d’attente (de 4 semaines en moyenne) et un bon tiers doit refuser des demandes de traitement par manque de capacités. On ne sait toutefois pas si cette difficulté à accéder aux prestations est due à un manque d’offre (pénurie de psychologues psychothérapeutes pour enfants et adolescents) ou à des obstacles d’ordre financier (seules les psychothérapies «déléguées» étant remboursées par l’assurance obligatoire des soins [AOS]). Le nombre limité de places pour les thérapies prises en charge par l’AOS génère de longues listes d’attente et rend difficile l’accès aux soins en santé mentale, en particulier pour les enfants et adolescents issus de familles socio-économiquement défavorisées, qui ne peuvent se permettre de payer de leur poche les services de psychologues psychothérapeutes indépendants.
Prise en charge prénatale, obstétrique et accompagnement durant les premiers mois de vie
Des éléments essentiels au bon développement physique, psychique, social et cognitif de l’individu se mettent en place pendant la grossesse et durant les premières années de vie. Les soins octroyés aux enfants commencent avant leur naissance et, depuis plusieurs années, la petite enfance est considérée comme un moment clé qui doit être pris en compte dans les politiques de l’instruction, de l’intégration, de la santé et du domaine social3
.
La prise en charge prénatale des mères et de leurs enfants ainsi que l’obstétrique sont de la compétence de spécialistes en gynécologie et en obstétrique, de généralistes et de sages-femmes. Durant la période postnatale et l’allaitement, des consultantes interviennent aux côtés des sages-femmes pour l’allaitement et la préparation à l’allaitement. Les consultations parents-enfants, organisées et financées par les communes ou les cantons, font de la promotion de la santé, de la prévention et de la détection précoce et soutiennent les parents de la naissance de l’enfant à son entrée à l’école. Leurs prestations comprennent des conseils, des visites à domicile et d’autres offres (comme des formations à la parentalité).
Le tableau T10.1 présente les chiffres disponibles sur les groupes professionnels du domaine de la petite enfance. Par manque de données fiables sur les taux d’occupation respectifs, seul le nombre de professionnels actifs y est mentionné. Le temps partiel étant courant dans ce domaine, ces données ne permettent pas de tirer de conclusions probantes sur la densité des médecins et du personnel de soins.
- 3Pour des stratégies en faveur de l’intégration, voir par ex. les recommandations du Dialogue CTA sur l’intégration (Conférence tripartite sur les agglomérations CTA, 2014); pour l’encouragement précoce dans le domaine de la santé, les prises de position Encouragement précoce (2015) et Public Health Schweiz (2012) ainsi que l’Office fédéral de la santé publique (OFSP, 2018c).

Établissements de soins stationnaires
Le domaine de la pédiatrie comprend la prise en charge des enfants et des adolescents de la naissance à la fin de l’adolescence, cette dernière étant fixée à 19, 20 ou parfois 25 ans, selon les définitions retenues. Dans les soins ambulatoires, le passage à la médecine de l’adulte se fait petit à petit, comme le montrent les données sur le recours aux soins (voir chapitre 10.2). Les établissements de soins pédiatriques stationnaires ne prennent généralement en charge que les patients mineurs, et il arrive souvent que les jeunes de 16 ans et plus soient traités dans des structures destinées aux adultes (Akré et al., 2014). Nous présentons ci-après les structures de soins somatiques aigus et les cliniques et départements psychiatriques stationnaires des hôpitaux et des établissements de réadaptation destinés aux enfants et aux adolescents de moins de 18 ans.
Hôpitaux: des soins médicaux de base à la médecine hautement spécialisée
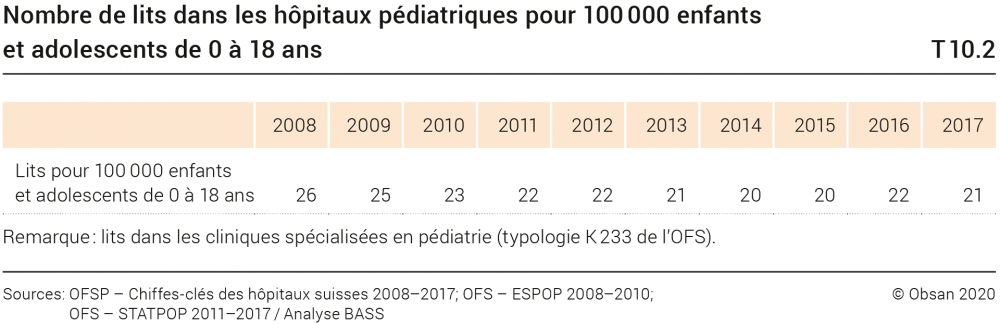
La Suisse compte trois hôpitaux pédiatriques (ceux de Bâle, de Zurich et de Saint-Gall), qui proposent une large palette de soins pour enfants et adolescents allant des consultations ambulatoires spécialisées aux soins stationnaires hautement spécialisés. S’y ajoutent les hôpitaux de l’enfance des hôpitaux universitaires ou cantonaux et leurs soins spécialisés ou hautement spécialisés ainsi que les services de pédiatrie des hôpitaux régionaux. L’ISFM, l’Institut suisse pour la formation médicale postgraduée et continue, reconnaît près de 30 établissements pédiatriques et services pédiatriques pour la formation des professionnels de la santé spécialisés dans l’enfance et l’adolescence. Aucune statistique n’est tenue sur le nombre d’établissements qui, parmi les 281 hôpitaux de Suisse (état en 2017), disposent de structures pédiatriques (ni sur le nombre de lits de ces structures). Les données à disposition ne se réfèrent qu’aux hôpitaux pédiatriques indépendants. Selon AllKids, leur association, la grande majorité des patients (95%) y reçoit des soins ambulatoires. De 2008 à 2017, ces hôpitaux ont réduit leurs places de soins stationnaires, comme on le constate dans le tableau T10.2.
Depuis quelques années, les cantons s’entendent pour coordonner les soins hautement spécialisés en Suisse4 , et de nombreux domaines dans lesquels on cherche à concentrer les prestations auprès d’un petit nombre de fournisseurs appartiennent à la pédiatrie. Il s’agit notamment de l’oncologie pédiatrique, des transplantations sur enfants, de l’hématologie pédiatrique (transplantations de cellules souches) et des grands brûlés. Il n’existe actuellement pas de données chiffrées sur le nombre de lits en médecine hautement spécialisée de l’enfant et de l’adolescent et en chirurgie pédiatrique hautement spécialisée. Seul le domaine des soins intensifs du nouveau-né (Neonatal Intensive Care Unit NICU) fait exception, puisqu’on sait que près de 820 nouveau-nés par an bénéficient de soins hautement spécialisés en néonatologie (CDS, 2015). Selon le Swiss Neonatal Network (SwissNeoNet), il existe pour les soins hautement spécialisés 383 lits au total en 2016, dont 93 lits NICU, 142 lits en soins continus et 148 lits en soins post-opératoires.
Un autre domaine de la médecine spécialisée et hautement spécialisée dont il est de plus en plus question ces dernières années est celui des maladies rares, puisque malgré des taux de prévalence très faibles, l’ensemble de ces affections concernent tout de même près de 6 à 8% de la population (Strebel et al., 2017). Ces maladies, qui sont majoritairement d’origine génétique, revêtent une certaine importance pour les soins de santé fournis aux enfants et aux adolescents en cela que leurs premiers symptômes apparaissent souvent durant l’enfance; deux tiers des diagnostics sont en effet posés sur des enfants et des adolescents. La mise en œuvre du Concept national maladies rares, adopté en 2014, prévoit notamment l’amélioration des soins fournis aux patients, par exemple à l’aide d’une centrale d’appels pour les professionnels, les patients et leurs proches (dès 2014 en Suisse romande et dès 2016 en Suisse alémanique) et la création de centres interdisciplinaires et de réseaux pour le diagnostic et le traitement des maladies rares.
- 4Cette coordination se fonde sur le mandat légal figurant dans la loi sur l’assurance-maladie (LAMal, art. 39, al. 2bis) et sur la Convention intercantonale relative à la médecine hautement spécialisée (CIMHS) du 1er janvier 2009.
Cliniques psychiatriques et départements psychiatriques des hôpitaux
Les hôpitaux psychiatriques pour enfants et adolescents n’offrent pas seulement des places de traitement stationnaires, mais aussi toute une série de prestations ambulatoires et semi-stationnaires (hôpitaux de jour, consultations et parfois aussi visites à domicile; voir la présentation par type de prestation et par canton établie par von Wyl et al., 2017). Il n’existe pas de données statistiques sur la palette de prestations dans le domaine de la psychiatrie de l’enfant et de l’adolescent, étant donné que cette dernière est rattachée aux hôpitaux de psychiatrie de l’adulte. Des études montrent toutefois que les établissements de psychiatrie de l’enfant et de l’adolescent sont surchargés. C’est particulièrement vrai pour les traitements stationnaires, mais aussi pour les traitements ambulatoires et semi-stationnaires: les patients doivent attendre en moyenne 5 à 6 semaines pour y recevoir des soins, un délai d’attente nettement supérieur à celui de la psychiatrie de l’adulte (Stocker et al., 2016)5
.
En raison du manque de capacités de la pédopsychiatrie de l’enfant et de l’adolescent, on en arrive à des placements – peu adéquats – de jeunes dans des services de psychiatrie de l’adulte (Stocker et al., 2016). Les données du canton de Zurich montrent qu’en 2015, 40% environ des jeunes traités en psychiatrie l’étaient dans des services destinés aux adultes. Après réorganisation et augmentation des places de traitement, cette proportion n’était plus que de 11% en 2017 (Direction de la santé du canton de Zurich, p. 81). La presse médicale s’est fait l’écho des préoccupations des professionnels pour le suivi des soins une fois la majorité atteinte: une séparation stricte, en fonction de l’âge, entre psychiatrie de l’enfant et de l’adolescent d’une part, et psychiatrie de l’adulte d’autre part, peut en effet se révéler problématique. Afin de répondre aux besoins des adolescents et jeunes adultes de 16 à 25 ans lors du passage à l’âge adulte, des services stationnaires spécifiques de psychiatrie de l’adolescent ont vu le jour en Suisse (voir Grimmer et Dammann, 2011)6 . L’offre proposée par tous les services stationnaires et semi-stationnaires du pays ainsi que les besoins des adolescents et des jeunes adultes font actuellement l’objet d’une analyse (von Wyl et al., [en cours]) qui permettra pour la première fois de dresser un état des lieux détaillé de la situation en matière de soins situés à la charnière entre psychiatrie de l’adolescent et psychiatrie de l’adulte.
- 5Le délai d’attente peut être bien plus long selon le trouble (jusqu’à une année pour des examens et un diagnostic en cas de troubles du spectre de l’autisme, voir le Rapport du Conseil fédéral du 17 octobre 2018 sur les troubles du spectre de l’autisme).
- 6Il existe également dans les soins de base et en médecine aiguë stationnaire des offres adaptées aux adolescents qui se trouvent entre la pédiatrie et la médecine de l’adulte (voir par ex. Grieser et Eiholzer, 2005). Certaines cliniques pédiatriques suisses proposent des consultations et traitements spécifiques pour les jeunes. On ne dispose toutefois pas d’état des lieux systématique des soins de santé pour adolescents en Suisse.
On ne dispose pas de données sur les capacités de traitement de la psychiatrie de l’enfant et de l’adolescent (PEA). Des études ont montré qu’en raison du manque de places dans la PEA, des jeunes sont parfois traités dans des unités de psychiatrie de l’adulte.
Il en va de même des structures de soins stationnaires ou semi-stationnaires servant au traitement commun de parents malades psychiques et de leurs enfants en bas âge: des éléments laissent conclure à un manque de places (Stocker et al., 2016), malgré la création dans plusieurs cantons d’équipes mobiles de soins psychiatriques, dont les enfants et les adolescents constituent les groupes cibles primaires ou secondaires. Citons ici notamment les thérapies multisystémiques (TMS) pour les adolescents présentant des troubles du comportement social et leurs familles (voir Rhiner et al., 2011), les traitements psychiatriques à domicile (pour une typologie de ces traitements, voir Stocker et al., 2018) ou encore les offres de thérapies familiales à domicile (Home Treatment Aargau, par ex.). Il convient de distinguer de ces prestations les aides à domicile destinées aux familles qui se font hors du système de santé, comme l’accompagnement socio-thérapeutique des familles, l’éducation précoce spécialisée ainsi que les programmes de visites à domicile faites dans le cadre de l’encouragement précoce.
Réadaptation et structures de soins de longue durée
La réadaptation pédiatrique vise à assurer aux enfants accidentés ou atteints de maladies congénitales ou acquises d’une part la meilleure guérison possible et, d’autre part, la plus grande indépendance possible en fonction de leur âge ainsi que l’intégration au quotidien dans le milieu scolaire et familial ou, le cas échéant, dans une institution en aval (voir H+ 2018). Comme celle de l’adulte, la réadaptation pédiatrique comprend des prestations stationnaires, ambulatoires et semi-stationnaires. Les prestations médicales et thérapeutiques sont fournies de manière interprofessionnelle et on compte parmi les intervenants, outre des médecins de divers domaines spécialisés, des physiothérapeutes, des ergothérapeutes, des logopédistes, des éducateurs spécialisés, des psychologues, des spécialistes de l’orthopédie et de la réadaptation ainsi que des infirmiers et des professionnels du travail social. La réadaptation pédiatrique se fait dans des services spécialisés des cliniques pédiatriques ou des établissements de réadaptation de la médecine de l’adulte (cliniques spécialisées ou services de réadaptation d’hôpitaux de soins généraux). En ce qui concerne la réadaptation des enfants et des adolescents, il n’existe de données ni sur les places disponibles, ni sur les besoins, ni sur le recours aux soins, que ce soit pour les prestations stationnaires, pour les ambulatoires et pour les semi-ambulatoires.
Les enfants et adolescents qui doivent bénéficier en permanence de soins et d’un suivi stationnaires sont pris en charge par des institutions spécialisées. La statistique des établissements de santé non hospitaliers distingue quatre types de structures (les institutions pour personnes handicapées, celles pour personnes souffrant de dépendance, les établissements pour personnes présentant des troubles psychosociaux et les maisons pour personnes âgées), mais ne présente pas le nombre de places par groupe d’âge (voir chapitre 10.2). La Suisse compte aussi, outre ces établissements, des foyers pour enfants et adolescents ainsi que des structures de pédagogie spécialisée, qui appartiennent plutôt au domaine du social et de l’instruction qu’à celui de la santé.
Programmes de santé en milieu scolaire
Durant la scolarité obligatoire, les services de santé scolaire, les services dentaires scolaires, les services de psychologie scolaire, le travail social en milieu scolaire ainsi que les offres de pédagogie spécialisée jouent un rôle central pour la santé des enfants et des jeunes. Étant donné que la compétence en ce domaine revient aux cantons et, dans certains cantons, en partie aux communes, tant l’organisation en termes de personnel que la gamme des prestations offertes et leur financement varient d’un endroit à l’autre. S’il n’existe pas de données qui permettent de fournir à l’échelle nationale une vue d’ensemble chiffrée du personnel, des prestations fournies et des coûts de la santé en milieu scolaire, des études fournissent quelques informations sur le sujet (voir Dratva & Späth, 2017).
La santé scolaire étant réglementée à l’échelle cantonale ou communale, son organisation et sa gamme de prestations varient d’un endroit à l’autre. Aucune statistique nationale n’est tenue sur le personnel de ces services et les prestations fournies.
Pour ce qui est du personnel des services de santé scolaire, on peut distinguer trois types d’organisation. 1. En Suisse romande, ces tâches sont généralement confiées à des infirmières scolaires, qui coordonnent l’offre (examens p. ex.) avec les médecins scolaires. 2. Dans la plupart des cantons de Suisse alémanique en revanche, elles reviennent à des généralistes ou à des pédiatres privés, qui assument ce rôle parallèlement à leur activité principale. 3. Dans les grandes villes surtout, les services de santé scolaire sont pluriprofessionnels et peuvent compter sur une équipe permanente de médecins, d’assistants médicaux ainsi que de spécialistes des domaines tels que les conseils nutritionnels, l’éducation sexuelle et les sciences du mouvement7 .
Durant la scolarité obligatoire, les enfants sont soumis à des examens de dépistage en milieu scolaire (deux ou trois, en fonction des dispositions cantonales). On contrôle aussi à cette occasion le statut vaccinal, en plus des principaux paramètres de développement et de santé (taille, poids, etc.); certains services de santé scolaire vaccinent eux-mêmes les enfants au besoin. Ces services offrent aussi leurs conseils aux établissements scolaires en matière de lutte contre les maladies infectieuses ainsi que de prévention et de promotion de la santé en milieu scolaire. Les parents ne sont pas obligés de soumettre leurs enfants à ces examens de dépistage (ni de les faire vacciner). Comme ces examens sont proposés à l’ensemble des élèves et qu’ils sont gratuits, ils permettent d’atteindre aussi des enfants et des jeunes de familles de faible niveau socio-économique, qui n’ont pas les moyens de payer les examens de dépistage et les vaccins, ou qui, pour d’autres raisons (telles que les barrières linguistiques ou culturelles), n’y ont pas ou plus accès (Sottas et al., 2014).
Les soins dentaires scolaires sont réglementés par les cantons, qui édictent soit des dispositions contraignantes, soit des règlements cadres appliqués par les communes et les autorités scolaires. En font partie, outre les contrôles annuels (parfois obligatoires) confiés soit à des dentistes pratiquant en cabinet privé soit à des services dentaires scolaires, les cours d’hygiène bucco-dentaire donnés par des moniteurs dentaires scolaires (MDS), parfois en collaboration avec les enseignants. Il n’existe aucune donnée chiffrée sur le personnel des soins dentaires scolaires en Suisse. Selon Weber & Gassmann (2015), près de la moitié des dentistes assument des tâches dans ce domaine, mais les cantons et les communes auraient réduit ces dernières années les moyens financiers octroyés à la promotion de la santé bucco-dentaire.
Tandis que tous les élèves bénéficient des soins médicaux et dentaires scolaires, seuls ceux qui en ont besoin sont pris en charge par les services de psychologie scolaire, de travail social en milieu scolaire et de pédagogie spécialisée. Les services de psychologie scolaire établissent des diagnostics et dispensent des conseils aux enfants, à leurs parents et à leur centre scolaire en cas de difficultés scolaires, problèmes de comportement, conflits ou autres8 . Il n’existe pas de données nationales sur le personnel des services de psychologie scolaire, les prestations offertes et le recours à ces prestations (von Wyl et al., 2017). Le constat est le même pour le travail social en milieu scolaire, qui soutient les élèves, leurs parents et leurs enseignants lors de problématiques, conflits ou crises psycho-sociaux (que ceux-ci concernent un individu ou un groupe) et contribue à la conception de projets de prévention et de détection précoce (voir AvenirSocial et Schulsozialarbeitsverband, 2016).
- 7L’Association suisse des professionnels/professionnelles des services de santé scolaire propose sur son site une rubrique avec des liens vers les services de santé scolaire cantonaux et communaux: www.scolarmed.ch (consulté le 27.02.2019).
- 8Schulpsychologie Schweiz propose sur son site une rubrique avec des liens vers les services de psychologie scolaire cantonaux et communaux: www.schulpsychologie.ch (en allemand, consulté le 26.03.2019).
Les prestations de la pédagogie spécialisée comprennent entre autres la logopédie, la psychomotricité, la pédagogie curative en milieu scolaire et l’éducation précoce spécialisée. Des données sur l’utilisation qui est faite de ces prestations seront collectées dans le cadre de la nouvelle statistique de la pédagogie spécialisée.
Quant aux mesures en faveur des enfants et jeunes ayant des besoins particuliers, elles s’inscrivent à l’intersection entre l’instruction publique, la santé et le domaine du handicap. Depuis 2008, l’organisation et les offres de la pédagogie spécialisée sont réglementées à l’échelle cantonale. Seize cantons ont conclu un concordat sur la pédagogie spécialisée, qui fixe pour les enfants et adolescents de 0 à 20 ans une offre de base allant de la logopédie aux conseils et aux mesures de soutien, en passant par la psychomotricité, la pédagogie curative en milieu scolaire et l’éducation précoce spécialisée. Les mesures de pédagogie spécialisée peuvent avoir comme cadre les centres scolaires ordinaires, les écoles spéciales, les structures de jour ou les établissements résidentiels9 . Les offres de pédagogie spécialisée (personnel et équivalents plein temps) ne font pas l’objet d’un relevé national; les groupes professionnels impliqués ne travaillent pas que dans le cadre scolaire, mais aussi avec des adultes. La nouvelle statistique de la pédagogie spécialisée, en cours d’élaboration, relèvera le recours aux mesures de pédagogie spécialisée (voir Centre suisse de coordination pour la recherche en éducation, 2018, pp. 41 à 44). Les enquêtes existantes (Statistique des élèves et étudiants de l’OFS) ne saisissent que le nombre d’élèves bénéficiant de mesures de pédagogie spécialisée dans des classes spéciales, mais ni le type, ni l’ampleur de ces mesures qui, depuis l’entrée en vigueur de la loi sur l’égalité pour les handicapés, en 2004, sont toujours plus réalisées dans les classes ordinaires (selon le principe de l’inclusion).
- 9Accord intercantonal du 25 octobre 2007 sur la collaboration dans le domaine de la pédagogie spécialisée, en vigueur depuis 2011 et signé par seize cantons (état en 2018). Au sujet de l’offre de pédagogie spécialisée, voir aussi Forster (2016) ainsi que le site internet du Centre suisse de pédagogie spécialisée (ww.szh.ch –> Thèmes de la pédagogie spécialisée –> Offre en pédagogie spécialisée, consulté le 26.03.2019).
