Nous décrivons ci-après les prestations et offres en matière de soins de santé destinées aux enfants et adolescents en Suisse ainsi que les données sur leur recours à ces soins.
Prévention, dépistage et détection précoce
La fourniture de soins de santé aux enfants et aux jeunes ne se limite pas au traitement des maladies et des blessures consécutives à des accidents: elle comprend aussi des mesures de détection précoce et de prévention des maladies. Prévention et soins sont d’ailleurs étroitement imbriqués (au sujet de ces notions, voir aussi Hafen, 2014). Les mesures et programmes de prévention et de promotion de la santé sont présentés au chapitre Promotion de la santé et prévention. Nous nous focalisons ici sur les offres et prestations de la prévention primaire, secondaire et tertiaire (voir encadré) qui sont fournies dans le cadre du système de santé au sens strict.
Prévention primaire, secondaire et tertiaire
La médecine et la politique sanitaire distinguent trois niveaux de prévention, en fonction du stade de la maladie et du groupe cible. La prévention primaire, qui vise à éviter les maladies, s’adresse à de larges pans de la population. La prévention secondaire se concentre sur la détection et l’intervention précoces auprès de groupes à risques spécifiques ou lors des premiers signes de la maladie; elle a pour objectif d’améliorer le pronostic de la maladie et de prévenir les conséquences de comportements à risque pour la santé. Quant à la prévention tertiaire, elle vise à éviter les rechutes, les séquelles et les chronicisations chez des personnes déjà malades (sources: OFSP, CDS et PSCH, 2016; Robert Koch Institut [RKI], 2015).
Grossesse et allaitement
Les examens de contrôle durant la grossesse et la préparation à l’accouchement servent à prévenir les problèmes pour la mère et l’enfant ou à les détecter et les traiter en temps opportun. Après la naissance, le personnel des maternités accompagne la mère et son enfant et lui enseigne les soins au nouveau-né; il promeut l’allaitement 10
par des conseils (par des sages-femmes ou des conseillères en lactation et en allaitement) et par des pratiques favorisant l’allaitement (Conzelmann et al., 2016; Spaeth et al., 2017). Si la prise en charge prénatale se fait souvent en ambulatoire, la majorité des naissances ont lieu en hôpital ou en maison de naissance 11
.
Ce sont tant des médecins (notamment des spécialistes en gynécologie et en obstétrique) que des sages-femmes qui s’occupent des examens de contrôle durant la grossesse. L’AOS prend en charge, outre ces examens, le diagnostic prénatal, l’accouchement (à la maison, en hôpital ou en maison de naissance), le conseil en allaitement ainsi que le suivi par une sage-femme (suivi post-partum à domicile durant les 56 jours suivant la naissance) 12 ; ces prestations ne sont soumises ni à la franchise ni à la participation aux coûts. Après cette période, les parents de nourrissons et d’enfants en bas âge (0 à 5 ans) ont à leur disposition des programmes de consultations parents-enfants qui comprennent aussi, en cas de besoin, des visites à domicile et l’aiguillage vers d’autres prestations.
Il n’existe pas de données nationales sur le recours aux prestations de dépistage durant la grossesse et après la naissance, mais seulement quelques études. Dans l’enquête menée par Gross et al. (2014), presque toutes les femmes interrogées avaient bénéficié de conseils en allaitement. Plusieurs enquêtes ont par ailleurs montré qu’en Suisse, les mères et enfants issus de la migration constituent un groupe vulnérable, qui présente davantage de risques notamment pour ce qui est de la mortalité maternelle et infantile 13 . Le fait que les femmes issues de la migration peinent à accéder au système de santé et à y recevoir des soins s’explique principalement par la barrière de la langue (par manque de services d’interprétariat) et par leur méconnaissance dudit système (voir Ikhilor et al., 2017; Cignaccio et al. 2017).
- 10Il est prouvé que l’allaitement a des effets positifs sur le processus d’attachement et la santé de la mère et de l’enfant: il diminue notamment le risque d’infection et d’obésité chez l’enfant et celui de cancer du sein chez la mère (voir Conzelmann et al., 2016; cf. chapitre Comportements de santé).
- 11La statistique médicale des hôpitaux indique que cela a été le cas de plus de 80 000 nouveau-nés pour 2017, c’est-à-dire 92 % des naissances vivantes (source: OFS, STATPOP 2017). De 2008 à 2017, cette proportion s’est située dans une fourchette allant de 82 à 94%.
- 12Les dispositions y relatives se trouvent aux articles 13 à 16 du chapitre «Prestations spécifiques en cas de maternité» de l’ordonnance sur les prestations de l’assurance des soins (OPAS).
- 13Voir le rapport du Conseil fédéral du 24 juin 2015 sur la santé maternelle et infantile des populations migrantes.
Dépistage néonatal et examens préventifs en pédiatrie
Depuis les années 1960, tous les nouveau-nés de Suisse sont soumis à des examens de détection de plusieurs maladies congénitales métaboliques et hormonales qui peuvent provoquer de graves atteintes et troubles du développement et doivent donc être traitées dès les premiers jours de vie. Le dépistage se fait sur tous les nouveau-nés de Suisse, sur la base d’analyses d’échantillons de sang séché réalisées en laboratoire. Il comprend actuellement dix maladies, dont la mucoviscidose (qui touche près d’un nouveau-né sur 2500, voir le chapitre Maladies chroniques et handicaps) .
L’examen préventif en pédiatrie est l’une des principales mesures de prévention mises en place durant l’enfance. Y sont examinés la croissance, les fonctions sensorielles et le développement physique et psychosocial de l’enfant (voir le chapitre «Santé physique et développement» du RNS), afin de détecter rapidement maladies et problème de développement. Conjugué aux conseils aux parents14 ximum.
Nous ne disposons pas de données complètes sur le recours aux examens préventifs en pédiatrie en Suisse. Des estimations donnent une fourchette de 45 à 49% des nouveau-nés soumis aux cinq contrôles recommandés pour la première année de vie, et 40% pour les deux examens conseillés pour la deuxième année. On peut toutefois supposer que ces contrôles sont faits dans le cadre d’une consultation pour d’autres problèmes de santé (une toux, par exemple), et qu’ils ne sont pas facturés sous la rubrique TARMED correspondante. Dans l’étude nationale sur l’alimentation des nourrissons, Swiss Infant Feeding Study (SWIFS), 96% des mères interrogées disent avoir fait faire tous les examens recommandés durant la première année de vie de leur enfant (Gross et al. 2014, p. 99). On sait grâce à l’étude allemande KiGGS que le taux de participation est à son maximum lors des premiers contrôles (peu de temps après la naissance), puis qu’il diminue peu à peu, et qu’il est significativement plus bas chez les familles socio-économiquement défavorisée et celles issues de la migration. Les autorités allemandes, qui ont pris des mesures, sont parvenues à réduire ces écarts ces dix dernières années et à augmenter nettement le taux de participation aux examens préventifs (Schmidtke et al., 2018).
- 14État en février 2019. Pour des informations sur les maladies détectées et sur la stratégie de dépistage, voir www.neoscreening.ch (consulté le 20.02.2019).
Vaccination
La vaccination sert à prévenir les maladies infectieuses potentiellement graves ou mortelles. Elle ne protège pas seulement l’individu vacciné, mais relève de la santé publique, puisqu’à partir d’un certain taux de vaccination (immunité collective), il est possible d’arrêter la multiplication et la propagation d’une maladie et, par là, de protéger même les personnes non vaccinées, comme les nourrissons et les personnes immunodéprimées. Le Plan de vaccination suisse, qui est mis à jour chaque année, indique les vaccins recommandés en fonction des âges et des groupes de population pour une protection optimale tant du point de vue de l’individu que de la collectivité (OFSP & Commission fédérale pour les vaccinations, 2019).
En Suisse, la vaccination n’est pas obligatoire. Les enfants se font en général vacciner par leur pédiatre ou leur généraliste; dans certains cantons ou communes, ce sont les services de santé scolaire qui s’en chargent. En vertu de la loi, les cantons sont tenus de contrôler la vaccination des enfants à deux reprises au moins durant leur scolarité et de prendre des mesures pour augmenter le taux de vaccination (par exemple en chargeant les services de santé scolaire de proposer des vaccinations gratuites). La Confédération et les cantons prennent aussi d’autres mesures pour parvenir à un niveau de protection individuelle et collective suffisant; ils prodiguent notamment informations et conseils à des groupes cibles et dans des lieux déterminés et facilitent l’accès à la vaccination. La Stratégie nationale de vaccination (SNV), dont la mise en œuvre a commencé en 2018, prévoit d’impliquer davantage dans les conseils et les contrôles de vaccination le personnel de la santé comme les sages-femmes et les infirmiers ainsi que les institutions telles que les consultations parents-enfants, les structures d’accueil de jour et les écoles (voir OFSP, 2018b).
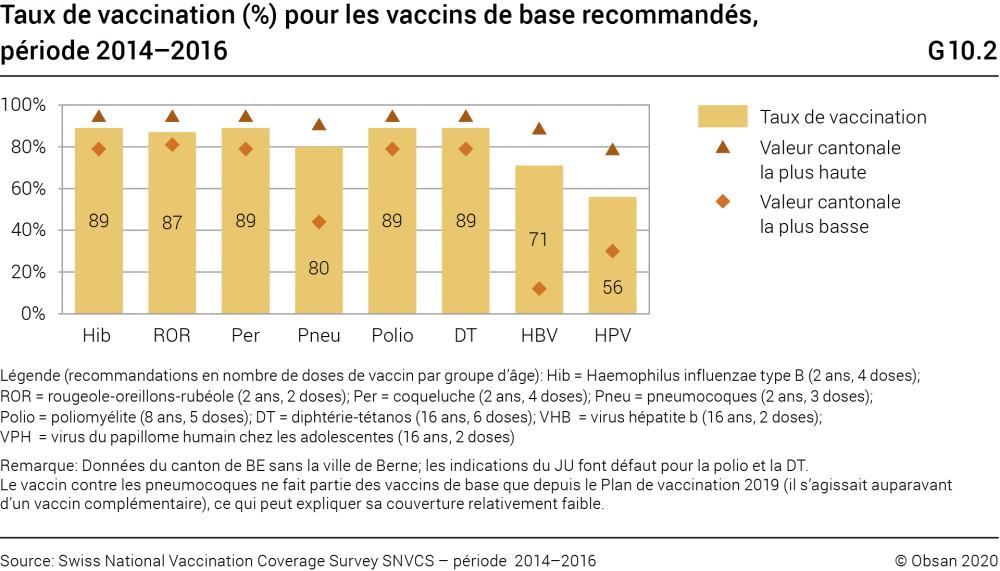
Le graphique G10.2 indique la proportion d’enfants qui ont reçu les vaccins de base (couvertures vaccinales). Le Plan de vaccination suisse 2019 recommande d’administrer les vaccins de base durant l’enfance et l’adolescence et considère cette pratique comme indispensable pour la santé de l’individu et de la collectivité. Pour chaque vaccin, le graphique présente la couverture vaccinale nationale (colonnes bleues) ainsi que la couverture la plus élevée et la plus basse enregistrée dans les cantons (triangles et losanges). Chaque taux se rapporte à une dose et à un groupe d’âge différent, conformément aux recommandations du Plan de vaccination (voir la légende). Pour la plupart des vaccins (Hib, ROR, Per, Polio et DT), l’objectif est d’atteindre un taux de 95%; pour d’autres en revanche, aucun objectif n’a été explicitement défini (voir OFSP, 2018b; OFSP et CFV, 2019).
Les couvertures les plus élevées chez les enfants sont celles contre l’haemophilus influenzae type B, la coqueluche, la poliomyélite et la diphtérie-tétanos (89%) et celle du vaccin rougeole-oreillons-rubéole (87%). Ces vaccinations sont recommandées avant l’âge de deux ans. Les couvertures les plus basses sont celles du vaccin contre le VPH (56%), qui n’est proposé que depuis 2007 (et ne fait partie des vaccins de base que pour les filles de 11 à 14 ans). Si certains cantons atteignent l’objectif de 95% de couverture fixé pour le Hib, le ROR, la coqueluche et le VHB, la moyenne nationale ne le fait pour aucun vaccin [15 . Les écarts les plus marqués avec les objectifs sont observés pour le VPH et l’hépatite B et s’expliquent par le rôle très différent confié d’un canton à l’autre aux services de santé scolaire (Spaar et Masserey 2015).
Depuis 2005, la couverture de tous les vaccins a connu une augmentation modérée à l’exception de celui contre le VPH, dont la couverture enregistre une très forte hausse, puisqu’elle est passée de 24 à 54% de la période 2008–2010 à la période 2011–2013. Les écarts entre cantons restent importants pour ce vaccin, recommandé depuis 2007, tandis qu’ils ont tendance à se réduire pour les autres. En application de la Stratégie nationale d’élimination de la rougeole 2011–2015, la Confédération, les cantons ainsi que d’autres acteurs ont pris des mesures pour augmenter la couverture vaccinale contre cette maladie. Les données de la SNVCS montrent que cela a permis d’augmenter le taux de vaccination ROR des 8 à 16 ans (grâce à des rattrapages de vaccins) et de réduire les différences intercantonales (OFSP, 2018a). Pour les enfants en bas âge, l’objectif d’une couverture de 95% (deux doses à deux ans) n’est toutefois pas encore atteint. Cette couverture s’élève à 87% pour la période 2014-2016, ce qui la situe en dessous du seuil d’immunité collective. Des épidémies de rougeole sont donc encore possibles (voir le chapitre Santé physique et développement).
- 15La couverture vaccinale contre la diphtérie, le tétanos et la poliomyélite est relativement élevée chez les enfants en bas âge. Dans les classes d’âge suivantes, l’écart entre recommandations et pratique augmente: les objectifs fixés par l’OFSP (2018b) sont moins bien atteints, tant pour la diphtérie et le tétanos (16 ans, 6 doses: 72%) que pour la poliomyélite (8 ans, 5 doses: 80%).
Prévention secondaire, détection précoce et intervention précoce
L’objectif de la détection et de l’intervention précoces est de déceler rapidement les signes de maladie ainsi que les comportements problématiques et les évolutions ou facteurs défavorables, de trouver des solutions appropriées et d’aider les personnes touchées à se développer sainement et à s’intégrer dans la société. L’intervention précoce peut comprendre des traitements médicaux, des conseils et un suivi, mais aussi des mesures visant à renforcer les ressources existantes et à réduire les facteurs défavorables (Charte de l’intervention précoce, 2016). La prévention secondaire doit pouvoir s’appuyer d’une part sur des structures et des instruments, afin de reconnaître les signes de problèmes de santé ou de nature psychosociale chez les enfants et leurs familles; et d’autre part sur un bon travail en réseau entre les professionnels et acteurs tels que le personnel de la santé, les professionnels des services d’aide à l’enfance et à l’adolescence et les acteurs du contexte scolaire et social (Hafen, 2014), afin de concevoir et de réaliser des mesures répondant aux besoins de cette population.
La détection précoce des infirmités congénitales ainsi que des problèmes de santé ou de développement chez les enfants et les jeunes se fait dans le cadre des contrôles préventifs réalisés par le pédiatre, à l’aide des dépistages et diagnostics médicalement indiqués, comme les mesures prises le Tessin depuis 2009 en matière de détection et de diagnostic précoces des troubles du spectre de l’autisme (Ramelli, 2017).
Les risques psychosociaux durant l’enfance et la jeunesse peuvent entraver le bon développement physique, psychique et social de l’individu. Ces événements traumatiques, que les spécialistes anglophones appellent les «adverse childhood experiences», comprennent la violence subie personnellement, la négligence émotionnelle, mais aussi des situations familiales défavorables (parents souffrant de dépendance ou de maladies psychiques, violence domestique, voir Donkin et Allen, 2015; OFSP, 2018c; voir aussi le chapitre Environnement et conditions sociales).
La Suisse dispose déjà, dans certains domaines, de procédures institutionnalisées et de réseaux de détection et d’intervention précoces. C’est le cas dans celui de la protection de l’enfant (notamment avec les groupes de protection de l’enfance créés dans les hôpitaux et services pédiatriques). Il existe aussi des stratégies et des principes que les communes et les centres scolaires appliquent pour les enfants et les jeunes à comportement à risque (consommation de stupéfiants, violence ou délinquance, troubles de l’alimentation) (voir RADIX, 2015). Pour les enfants et adolescents dans des situations familiales difficiles par contre, tant la détection précoce que les mesures d’intervention précoce méritent encore d’être développées. Il s’agit notamment d’insérer le dépistage précoce des violences au sein de la famille dans la formation de base, la formation post-grade et la formation continue du personnel de la santé 16 . De même, l’un des objectifs de la Stratégie nationale Prévention des maladies non transmissibles (Stratégie MNT) est d’améliorer le travail en réseau entre la santé et les services de conseil du domaine social, en particulier pour la petite enfance (OFSP, 2018c).
Pour cibler correctement les besoins, l’intervention précoce et le traitement doivent être conçus spécifiquement pour les divers groupes de population. Il existe pour les enfants et adolescents vivant dans des familles présentant des problèmes de dépendance ou dont les parents souffrent de troubles psychiques des offres de thérapie et de conseils et des stratégies de traitement spécifiques. Dans le domaine de la petite enfance, il est prévu d’encourager la constitution de réseaux centrés sur la famille pour mettre en place une gestion des cas interinstitutionnelle et interprofessionnelle, afin de soutenir les familles socio-économiquement défavorisées et confrontées à des difficultés multiples (OFSP, 2018c).
- 16Voir le rapport du Conseil fédéral du 17 janvier 2018 sur la détection précoce des violences intrafamiliales envers les enfants par les professionnels de la santé.
Prévention tertiaire
La prévention tertiaire a pour objectif d’éviter séquelles, rechutes et chronicisation après des soins aigus ou d’éviter des séquelles et des rechutes en cas de maladie chronique. Outre les offres de réadaptation, elle comprend des programmes de gestion de la maladie maintenant bien établis pour de nombreuses affections chroniques. La stratégie d’accompagnement en cas de surpoids et d’obésité, mise en place et évaluée dans le cadre du projet pilote suisse KIDSSTEP, constitue un exemple de nouveau programme de traitement structuré pour enfants et adolescents. Depuis 2008, des programmes multiprofessionnels de thérapie de groupe pour traiter l’obésité, et depuis 2014 des thérapies individuelles, sont remboursées par l’AOS (L’Allemand et al., 2014; Ordonnance sur les prestations de l’assurance des soins OPAS).
Dans le cadre de la stratégie MNT, des mesures sont prises pour renforcer la prévention dans le domaine des soins (PDS): il s’agit de soutenir les personnes à risque et les personnes malades au moyen de prestations de prévention et de promotion de la santé, afin de préserver leur état de santé, leur qualité de vie et leur participation à la vie de la société (OFSP et Promotion Santé Suisse, 2017). Depuis 2018, des projets sont soutenus dans les domaines MNT, dépendances et santé psychique, afin de promouvoir la conception, la diffusion et la pérennisation d’offres de prévention dans le domaine des soins. Sur les 14 projets soutenus en 2018, deux visent expressément les enfants et les adolescents et leurs familles: «Pas d’claques» (prévention de la violence domestique contre les enfants) et «Famille forte» (dépistage et intervention précoce auprès des familles ayant des enfants en surpoids).
Il n’existe pas d’étude nationale sur l’importance et la diffusion des programmes spécifiques aux enfants et aux jeunes en matière de gestion structurée des maladies (Disease-Management-Programmes; voir le chapitre Maladies chroniques et handicaps).
Soins de santé ambulatoires
Consultations auprès de médecins exerçant en cabinet privé
En 2017, les enfants, les adolescents et les jeunes adultes (0 à 25 ans) ont consulté en moyenne 3,8 fois un médecin en cabinet privé. Dans le groupe d’âge le plus jeune (0 à 5 ans), ce nombre est nettement plus élevé (4,9), ce qui s’explique probablement par les contrôles pédiatriques. Le tableau T10.3 indique les spécialistes consultés par l’ensemble des 0 à 25 ans et par groupe d’âge. On observe une forte concentration dans un petit nombre de domaines: si l’on prend en compte toutes les classes d’âge, 64% au moins de l’ensemble des consultations concernent les soins de base (médecine de l’enfant et de l’adolescent, médecine interne générale et généralistes). Sur l’ensemble des consultations de ce groupe d’âge, près de 87% relèvent d’une des dix spécialisations présentées dans le tableau T10.3.
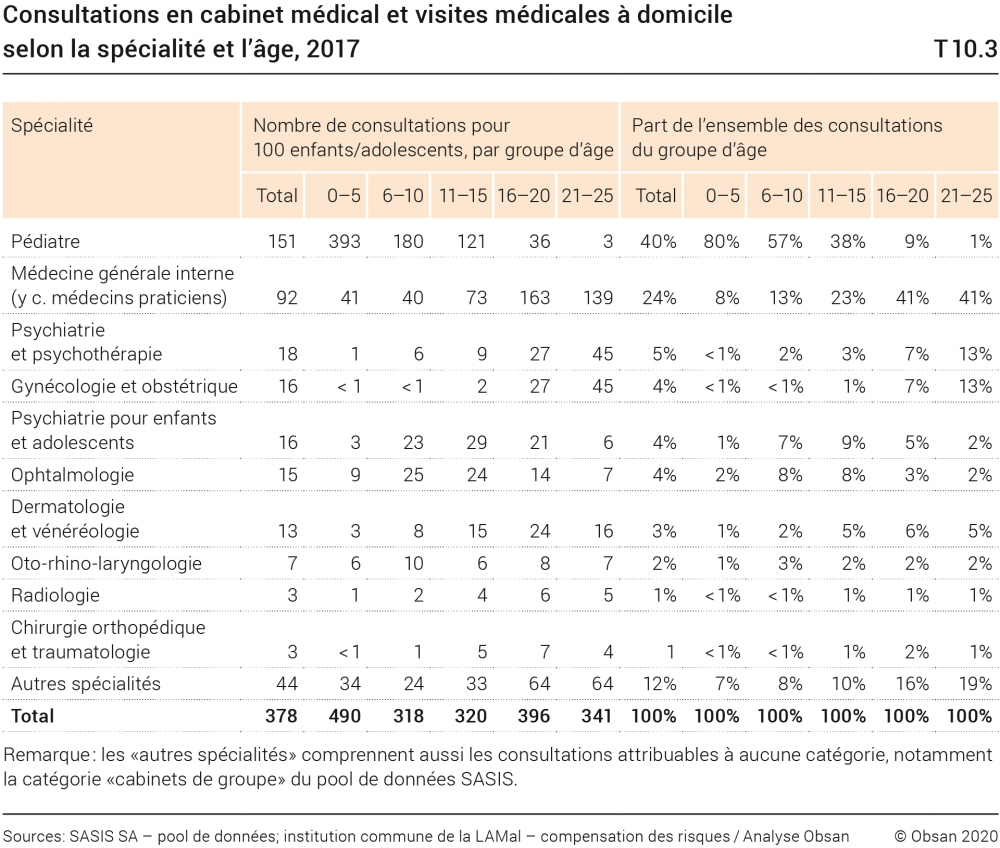
L’importance des soins pédiatriques diminue constamment avec l’âge, pour passer de 80% des consultations chez les plus jeunes (0 à 5 ans) à 1% chez les 21 à 25 ans. Chez les adolescents et les jeunes adultes (16 à 25 ans), 40% des consultations relèvent des soins de base; chez les 20 à 25 ans, on trouve, outre ces soins, la psychiatrie et la gynécologie, qui constituent des domaines importants, puisqu’elles enregistrent chacune 13% des consultations.
Consultations en cabinet de psychiatre
Comme on le voit dans le tableau ci-dessus, les psychiatres comptent parmi les groupes de spécialistes les plus souvent consultés (la psychiatrie de l’adulte arrive en troisième place, et celle de l’enfant et de l’adolescent en cinquième). Le nombre annuel de consultations auprès de psychiatres exerçant en cabinet privé a connu une augmentation constante ces dernières années, le taux de consultation ayant passé de 22 pour 100 enfants ou jeunes en 2005 à 33 en 2017. La part des assurés de 0 à 25 ans qui ont consulté une fois au minimum dans un cabinet de psychiatre s’est élevée à 4% en moyenne en 2017; parmi les groupes d’âge pris en compte ici, c’est chez les jeunes adultes (20 à 25 ans) qu’elle est la plus forte, avec 6% 17
.
Une certaine partie des consultations sont menées par des psychothérapeutes employés par des psychiatres (et, dans une moindre mesure, par des généralistes et des pédiatres) mais les données à disposition ne permettent pas d’établir le nombre de ces consultations. On sait cependant que sur l’ensemble des groupes d’âge, la psychothérapie déléguée représente 40 à 47% des coûts totaux de psychothérapie (source: SASIS SA – pool tarifaire, 2016).
- 17Il est probable que les valeurs effectives soient légèrement moins élevées, puisque ce relevé comptabilise deux fois les personnes qui ont consulté deux prestataires différents la même année (source: SASIS SA – pool de données; institution commune de la LAMal – compensation des risques / Analyse Obsan).
Soins ambulatoires en hôpital
Selon la nouvelle statistique de l’OFS, «Patients dans le secteur ambulatoire hospitalier», le secteur ambulatoire des hôpitaux a enregistré 1,2 consultations en moyenne par enfant, adolescent ou jeune adulte (0 à 25 ans) en 2017. Avec un total de 2,7 millions de consultations enregistrées en 2017, c’est certes nettement moins que les 8,7 millions de consultations dans les cabinets privés, mais les offres ambulatoires et semi-stationnaires représentent une grande partie des prestations fournies par les hôpitaux pédiatriques: dans ces établissements, on a compté en 2017 431 500 consultations ambulatoires, contre seulement 18 900 hospitalisations (comptabilisées sur la base des sorties) (source: Chiffres-clés des hôpitaux suisses, 2017).
Consultations auprès des services d’urgence
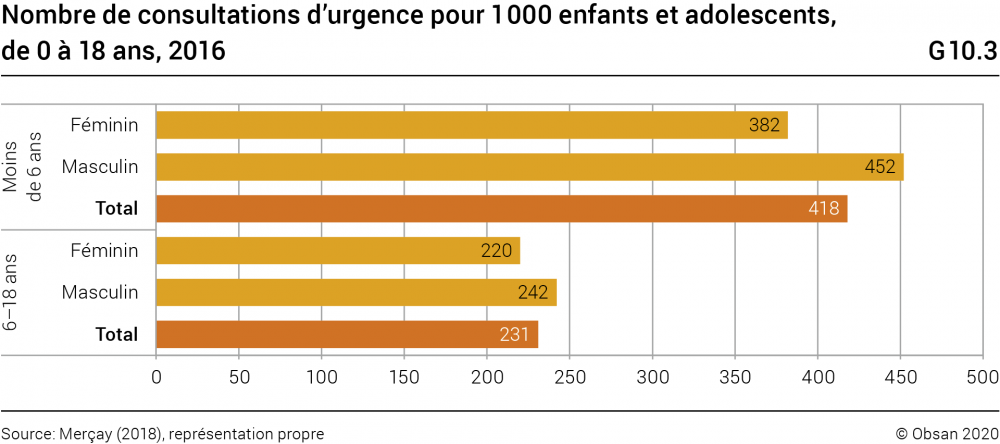
La centaine de services d’urgence que compte la Suisse joue un rôle important pour les soins de santé des enfants, des adolescents et des jeunes: en 2016, dans le secteur ambulatoire des hôpitaux, 39% des patients des urgences avaient moins de 26 ans (ce qui, en chiffres absolus, représente 652 000 consultations, voir Merçay, 2018, p. 20). Les taux de recours aux urgences (nombre de consultations par 1000 habitants) varient sensiblement en fonction de l’âge et du sexe et enregistrent leur maximum chez les enfants de moins de 6 ans (418 consultations par 1000 habitants), un groupe d’âge dans lequel le taux est par ailleurs 18% plus élevé chez les garçons que chez les filles (voir graphique G10.3). Chez les 6 à 18 ans, le taux de recours est moitié plus faible (231 consultations par 1000 habitants), mais toujours supérieur à la moyenne suisse, qui est de 197. Chez les jeunes adultes (19 à 25 ans: 263 consultations par 1000 habitants, ne figure pas dans le graphique), le taux de recours des femmes et légèrement plus élevé que celui des hommes, ce qui selon Merçay (2018, p. 20), s’explique probablement par les problématiques gynécologiques.
L’analyse par Merçay (2018) du relevé statistique «Patients dans le secteur ambulatoire hospitalier» de l’OFS (établi pour la première fois en 2016), montre que près de 10% des consultations proviennent de personnes qui recourent plusieurs fois par an aux services d’urgences. Il s’agit là aussi surtout d’enfants de moins de 6 ans: un tiers des enfants de cette tranche d’âge-là s’est en effet rendu plusieurs fois aux urgences au cours de l’année prise en compte (2016). Cette proportion est plus élevée chez les enfants de nationalité étrangère (38%) que chez ceux de nationalité suisse (30%). Les données à disposition ne permettent pas de tirer de conclusions sur les raisons de ces différences dans les taux de recours, que l’on observe par ailleurs aussi entre cantons. Il est en revanche certain que ces taux varient en fonction de l’offre (existence de permanences médicales et cliniques sans rendez-vous; collaboration avec des généralistes et des pédiatres exerçant en cabinet privé).
Les services d’urgence sont en principe tenus de prendre en charge les patients en cas d’urgence, mais en l’absence de définition généralement acceptée de cette notion, c’est aux médecins qu’il revient de juger s’il y a urgence ou pas (Sottas et al., 2014). Les personnes qui se rendent aux services des urgences présentent des problèmes de santé de gravité très variable (Merçay, 2018). Certaines s’y adressent par méconnaissance du système de santé (comme les migrants qui, dans leur pays, n’ont pas connu de système similaire à celui du médecin de famille, voir Sottas et al., 2014). D’autres y sont poussées par leur faible niveau socio-économique: notamment pour des personnes travaillant à l’heure, dans des conditions précaires, il peut être difficile de prendre congé pour un rendez-vous chez le pédiatre ou le médecin de famille. Des facteurs financiers peuvent aussi entrer en jeu: les hôpitaux publics surtout semblent plus susceptibles que les médecins exerçant en cabinet privé de trouver des possibilités de prendre tout de même en charge des personnes dont la couverture est insuffisante ou qui ont des arriérés de paiement (notamment grâce au recours à des institutions ou à des fonds d’aide, voir Sottas et al., 2014). Les services d’urgence remplissent donc une fonction importante pour les groupes de population défavorisés, qui peinent à accéder au système de soins ordinaire. Pour ces patients, les soins de santé présentent toutefois des lacunes en matière de dépistage précoce de maladies et de traitement des problèmes chroniques, puisque les services d’urgence ne peuvent garantir de suivi dans les soins. À cela s’ajoute le fait que ces groupes à risque n’ont que trop peu recours aux offres de dépistage et de prévention (Sottas et al., 2014).
Les services d’urgence jouent un rôle important pour les groupes de population défavorisés, qui peinent à accéder au système de soins ordinaire.
Soins pédiatriques ambulatoires
Tout un réseau d’infirmiers à domicile doit être à disposition pour permettre aux nourrissons, aux enfants et aux adolescents atteints de maladies graves ou porteurs de handicaps sérieux d’être pris en charge chez eux. Les soins pédiatriques spécialisés à domicile comprennent, outre les traitements et les soins de base, les conseils et la formation destinés aux parents. La statistique de l’aide et des soins à domicile (Spitex) ne relève pas séparément les soins fournis aux enfants et aux adolescents. L’Association Soins pédiatriques à domicile Suisse, qui réunit 14 organisations de soins à domicile d’intérêt public (état en 2018) et des infirmiers indépendants, fournit certains chiffres clés concernant les prestations et le recours aux prestations. Cette association, qui propose des soins pédiatriques ambulatoires dans 23 cantons, ne couvre cependant pas les cantons romands ni les parties francophones des cantons bilingues, à l’exception du canton de Vaud, dans lequel les soins pédiatriques, avec les prestations IPE (infirmières petite enfance), s’inscrivent dans la prévention primaire18
. Les soins pédiatriques à domicile sont effectués par des infirmiers diplômés ayant de l’expérience dans les soins pédiatriques aigus. En 2017, ce domaine comptait près de 600 personnes, pour 210 équivalents plein temps (Association Soins pédiatriques à domicile Suisse – Rapport annuel 2017).
En 2017, les organisations membres de l’Association Soins pédiatriques à domicile Suisse ont pris en charge 1900 enfants et adolescents environ, dont presque la moitié avait moins de cinq ans. Les soins – près de 200 000 heures, dont un bon tiers de travail de nuit – sont en grande partie financés par l’assurance-invalidité (AI) qui, en cas d’infirmités congénitales, prend à sa charge en partie ou totalement les mesures médicales jusqu’à 20 ans révolus. Près de 20% des heures de soins sont remboursées par les assurances maladie ; pour couvrir l’ensemble des coûts, les familles doivent donc aussi recourir à des aides des pouvoirs publics et de donateurs (Association Soins pédiatriques à domicile Suisse – Rapport annuel 2017).
- 18Pendant les quatre premières années de vie de l’enfant, toutes les familles ont droit à un suivi et à des conseils à domicile par une infirmière, à des groupes-rencontres parents-enfants et à des conseils par téléphone.
Soins stationnaires
Ce chapitre présente la mesure dans laquelle les enfants, les adolescents et les jeunes adultes sont pris en charge dans les établissements stationnaires de médecine et de médecine sociale ainsi que les principaux motifs d’hospitalisation.
Hospitalisations
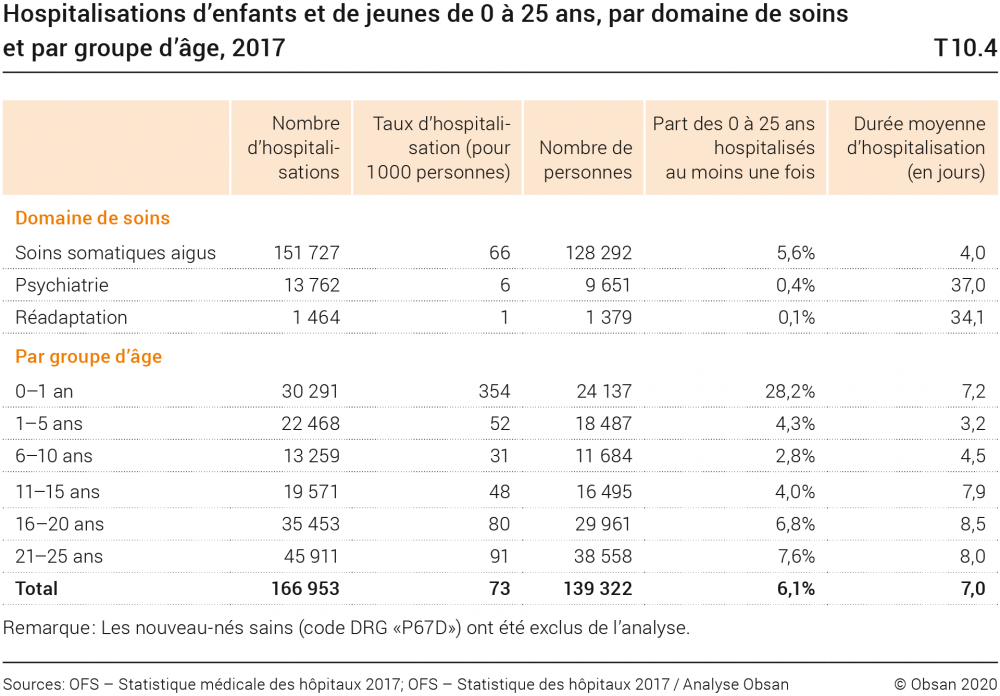
En 2017, le nombre d’hospitalisations d’enfants, d’adolescents et de jeunes adultes (0 à 25 ans) s’est élevé à 243 197, ce qui correspond à tout juste 17% de l’ensemble des hospitalisations. Ce total comprend aussi les nouveau-nés sains (76 629 cas, 32% des hospitalisations dans le groupe des 0 à 25 ans). Le tableau T10.4 présente ces hospitalisations (nombre d’hospitalisations, nombre de patients et durée moyenne d’hospitalisation; sans les nouveau-nés sains).
Ce sont les soins somatiques aigus qui ont enregistré, et de loin, le nombre le plus élevé d’hospitalisations (151 727 hospitalisations). Le groupe d’âge le plus jeune (0 à 1 an) recense le taux d’hospitalisation le plus fort (354 cas pour 1000 enfants; durant l’année en question, 28,2% des enfants de ce groupe d’âge ont été hospitalisés une fois au moins). Les hospitalisations deviennent ensuite nettement plus rares, avant d’augmenter à nouveau dans toutes les classes d’âge, dès celle des 6 à 10 ans (elles passent de 31 pour 1000 personnes chez les 6 à 10 ans à 91 chez les 21 à 25 ans). Les chiffres ne varient que très peu en fonction du sexe (aspect non représenté dans le tableau T10.4).
Dans les domaines de la psychiatrie et de la réadaptation, le taux d’hospitalisation est certes plus bas (psychiatrie: 6 cas stationnaires pour 1000 enfants, adolescents et jeunes adultes; réadaptation: 1 cas pour 1000), mais les séjours y sont en moyenne sensiblement plus longs que dans les soins somatiques aigus (respectivement 37 et 34 jours, voir la colonne de droite du tableau T10.4). Si tous les domaines de soins comptent des personnes hospitalisées plusieurs fois au cours d’une année, c’est en psychiatrie que les hospitalisations multiples sont les plus fréquentes (c’est-à-dire que la différence entre le nombre d’hospitalisations et le nombre de personnes hospitalisées est la plus élevée; voir la première et la troisième colonne du tableau T10.4).
De 2012 à 2017, le recours aux soins somatiques aigus et à la réadaptation a très peu varié. On observe par contre une augmentation des traitements psychiatriques, qui se traduit par une hausse de 22% du nombre d’hospitalisations et par un taux d’hospitalisation qui passe de 5 à 6 pour 1000 personnes âgées de 0 à 25 ans. La durée des séjours a quant à elle diminué en psychiatrie (– 11%); il en va de même dans les soins somatiques aigus (– 8%), mais pas dans la réadaptation (+ 9%).
Motifs d’hospitalisation
Pour quelles raisons les enfants, les adolescents et les jeunes adultes sont-ils hospitalisés? Le tableau T10.5 présente les dix groupes de diagnostics les plus fréquents ainsi que, pour chacun d’eux, le nombre d’hospitalisations et la part qu’ils représentent par rapport à l’ensemble des hospitalisations des 0 à 25 ans. L’analyse montre que les lésions traumatiques et les empoisonnements sont les principales causes d’hospitalisation (20% des cas), suivis des maladies du système respiratoire telles que les inflammations des amygdales et les bronchites (13%) et les troubles mentaux (10%). Tandis que les codes CIM P00 à P96 se réfèrent à des maladies du nouveau-né (9% des hospitalisations), 12 000 cas environ concernent de jeunes mères (grossesse, accouchement et puerpéralité)19
.
- 19Il s’agit là pour la plupart de femmes du groupe d’âge des 21 à 25 ans (ne figure pas dans le tableau).
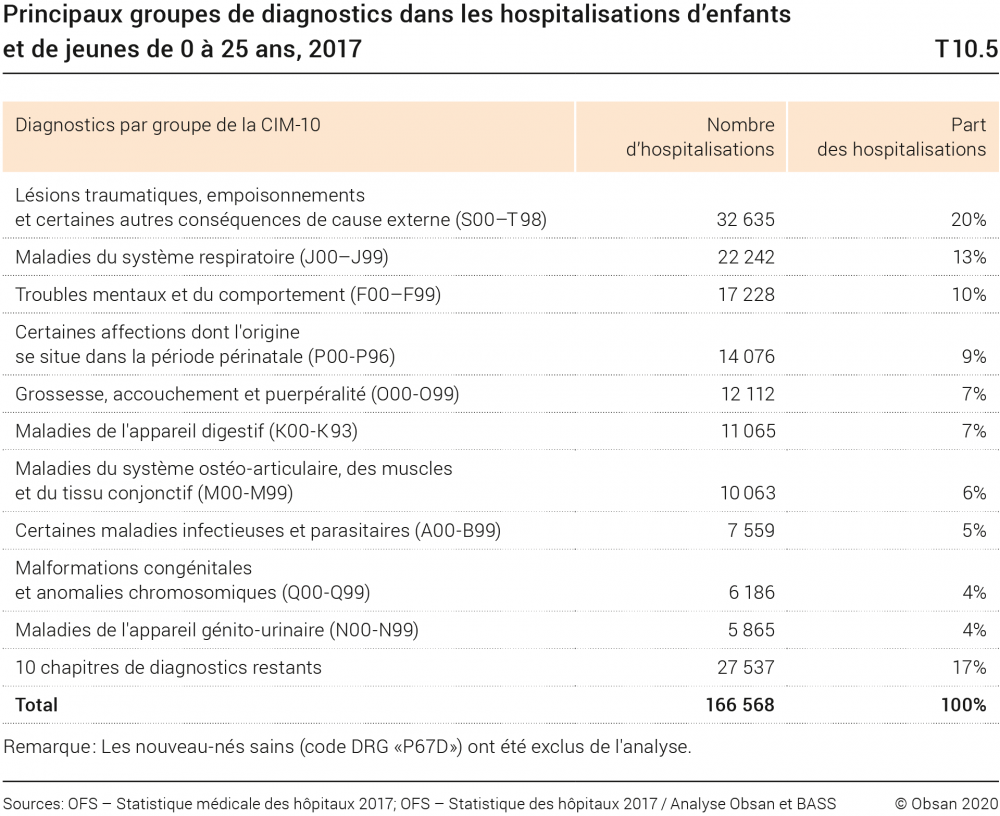
Pour ce qui est des principaux diagnostics (code CIM à trois composants; ne figure pas dans le tableau), on trouve en première place les commotions cérébrales (S06), les inflammations des amygdales (J35), les appendicites (K35), les luxations ou blessures du genou (S83), la détresse respiratoire du nouveau-né (P22), la bronchite aiguë (J20) et les fractures des membres inférieurs (S52). Deux domaines de la psychiatrie – les épisodes dépressifs (F32) ainsi que les réactions à un facteur de stress sévère et les troubles de l’adaptation (F43) – figurent également parmi les dix catégories de diagnostics menant le plus souvent à une hospitalisation. Avec un nombre de cas allant de 2499 à 7519, ces diagnostics ne représentent toutefois qu’une petite partie des hospitalisations: toutes sortes de problèmes de santé peuvent en effet amener des enfants et des jeunes à suivre un traitement stationnaire.
Institutions médico-sociales
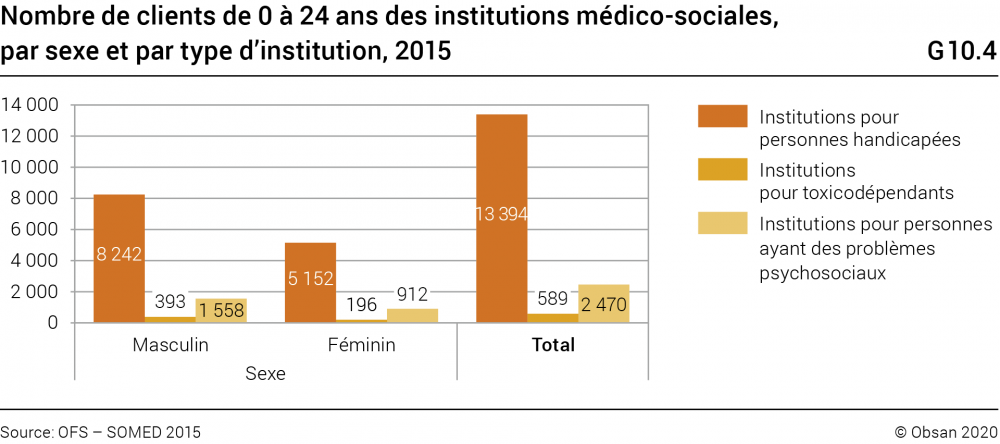
En 2015, 16 453 enfants, adolescents et jeunes adultes (0 à 24 ans) ont été pris en charge dans une institution spécialisée en raison d’un handicap, d’une dépendance ou de problèmes psychosociaux (voir graphique G10.4)20
. Ce sont les institutions pour personnes handicapées qui comptabilisent le plus de séjours (près de 80% des clients); les autres types d’institutions s’occupent de nettement moins de personnes (institutions pour personnes ayant des problèmes psychosociaux: 2470 personnes; institutions pour toxicodépendants: 589). Dans ce domaine, on observe une nette différence entre les sexes, puisque la part de garçons, adolescents et jeunes hommes pris en charge est nettement plus importante, et cela, dans les trois types d’institutions; elle représente près de 62% de cette tranche d’âge.
- 20Il s’agit là des derniers chiffres disponibles, car la participation à ce relevé n’est plus obligatoire depuis 2016.
Médication
Les thérapies médicamenteuses des enfants présentent des difficultés propres à ce domaine, étant donné que la plupart des médicaments sont conçus pour des patients adultes, et donc testés sur eux. Les soignants qui désirent prescrire de tels médicaments à des enfants ne disposent donc pas de recommandations de dosage, ce qui augmente les risques d’erreur dans la médication (Tilen et Berger, 2017). Afin d’améliorer la sécurité médicamenteuse des enfants, une base nationale de données a vu le jour en 2013, qui rassemble des recommandations harmonisées sur la prescription, le dosage et l’administration de médicaments aux enfants et aux nouveau-nés. Depuis avril 2018, ce registre est disponible en ligne à l’adresse swisspeddose.ch.
En matière de consommation de médicaments par les enfants et les jeunes en Suisse (tous groupes d’âge confondus), les statistiques publiques se limitent en général aux coûts des médicaments pris en charge par l’AOS. La statistique de l’AOS établie par l’Office fédéral de la santé publique indique qu’en 2016, sur 1,9 milliard de francs de prestations brutes dans le groupe d’âge des 0 à 18 ans, près de 225 millions concernaient des médicaments remis par des médecins ou des pharmacies.
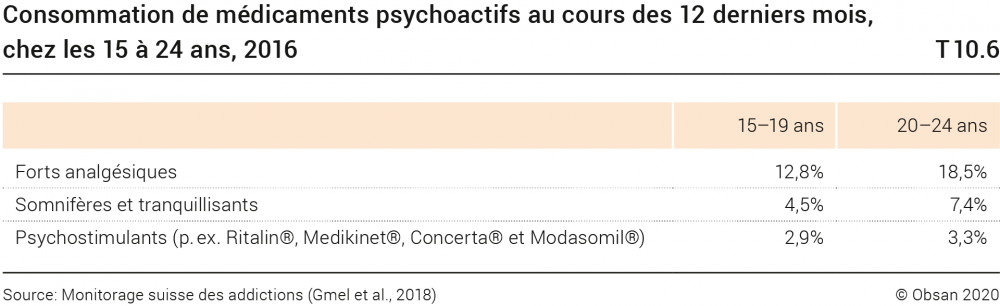
Les enquêtes sur la population telles que l’enquête suisse sur la santé (ESS), le monitorage suisse des addictions et l’étude internationale HBSC (Health Behaviour in School-aged Children) ne couvrent pas l’ensemble du groupe d’âge de 0 à 25 ans. Elles renseignent sur la prévalence hebdomadaire ou mensuelle de la consommation de certains médicaments 21 . Le monitorage suisse des addictions par exemple se concentre sur les médicaments psychoactifs, qu’il regroupe en trois catégories: les analgésiques puissants (dont sont explicitement exclus les analgésiques en vente libre, tels que l’Aspirin ou le Paracetamol), les somnifères et tranquillisants ainsi que les psychostimulants (tels que le Ritalin®). Le tableau T10.6 présente la consommation de médicaments psychoactifs par les adolescents et les jeunes adultes de 15 à 24 ans indiquée lors de l’enquête 2016.
- 21La question de l’étude HBSC concerne uniquement la prise de médicaments en vue d’obtenir un effet psychoactif (pour se griser).
Des médicaments contenant du méthylphénidate, comme le Ritalin®, sont prescrits pour le traitement du trouble déficitaire de l’attention avec hyperactivité (TDAH), mais on présume qu’ils sont aussi ingérés afin d’augmenter les performances (voir Gmel et al., 2018). La consommation de ces médicaments par les enfants et les jeunes de moins de 18 ans ayant suscité un vaste débat, une étude approfondie a été menée sur le sujet, en se fondant sur les données de trois caisses-maladies (Pletscher et Wieser, 2012). Il en ressort qu’entre 2005 et 2008, la part des 0 à 18 ans qui se sont fait remettre au moins une fois un médicament contenant du méthylphénidate est passée de 0,61 à 0,85%. Les auteurs de l’étude concluent toutefois que les médecins qui prescrivent ce traitement le font en respectant les recommandations figurant dans les ouvrages médicaux (voir Pletscher et Wieser, 2012).
Le rapport sur les médicaments du groupe Helsana, une grande assurance-maladie, permet d’obtenir certaines informations sur la consommation de médicaments dans le groupe des 0 à 18 ans, en extrapolant les données de facturation à l’ensemble de la Suisse. Il présente la quantité et le coût des médicaments en fonction du groupe de principe actif (niveau 2 de la classification ATC). Ces données ne contiennent pas les médicaments remis sans ordonnance médicale, que les patients paient eux-mêmes (médicaments en vente libre). Selon les analyses d’Helsana pour 2017, les enfants et les jeunes de 0 à 18 ans ont représenté 7% des remises de médicaments, et 3% de l’ensemble des coûts en médicaments. Le tableau T10.7 montre les groupes de médicaments le plus souvent consommés dans ce groupe d’âge ainsi que le pourcentage des personnes en ayant consommé. Pour ce qui est de cette dernière donnée, ce sont les anti-inflammatoires et les antirhumatismaux (M01) qui occupent la première place, suivis des analgésiques (N02). Quant aux vaccins (J07), qui affichent le plus grand nombre de remises, ils ne viennent qu’en troisième place.
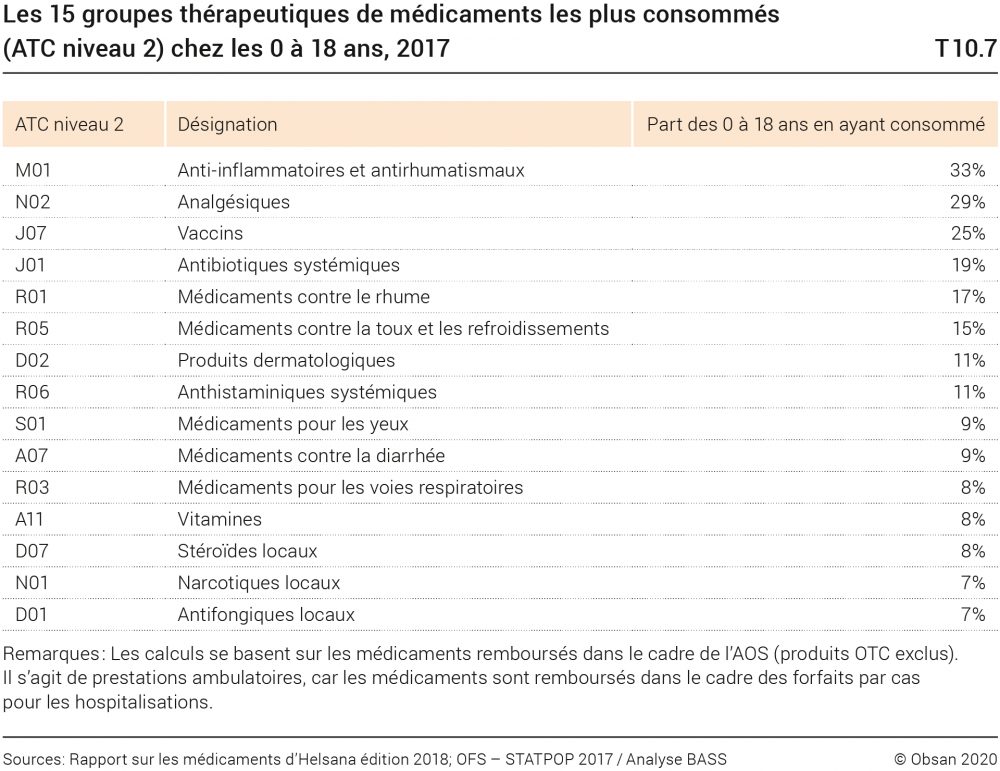
Pour la période 2013 à 2017, le rapport Helsana fait état d’une augmentation de 7,5 à 8,2 millions des remises de médicaments aux 0 à 18 ans. On n’enregistre en revanche pratiquement pas d’évolution pour les médicaments les plus consommés, à cela près que les vitamines (A11) sont venues s’y ajouter en 2017.
